Общие понятия
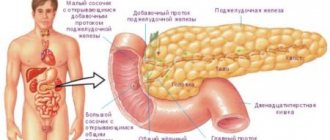
Поджелудочная железа (ПЖ) (лат. — pancreas) – железа двойной секреции, имеющая дольчатую структуру.
Поджелудочная выделяет гормоны инсулин, глюкагон, соматостатин и другие биологически активные вещества.
Первый эндокринную роль ПЖ заметили внимательные немецкие ученые дж.Меринг и О. Минковский в 1889 году. При проведении экспериментов стало известно, что при удалении ПЖ у собак симптомы отмечаются такие же, как у человека с сахарным диабетом: уровень сахара в крови становится повышенным, и он выводится в больших количествах с мочой; повышается аппетит, жажда и в разы увеличивается вывод мочи. Все замеченные симптомы исчезают, если животному пересадить ПЖ под кожу.
В 1901 году русский врач Л. В. Соболев подтвердил мнение своих немецких коллег о том, что эндокринную функцию у животных организмов выполняет ПЖ. По словам Л. В. Соболева, ПЖ выделяет гормоны, участвующие в регуляции углеводного обмена. Однако долгое время гормоны не могли быть выделены из ткани ПЖ.
Именно потому гормоны ПЖ являются полипептидами, которые разрушаются под влиянием протеолитических ферментов панкреатического сока. Л. В. Соболев представил два метода получения гормона ПЖ (инсулина). В первом методе животному прерывают выводной проток, за несколько дней до удаления ПЖ. При этом не происходит выброса панкреатического сока в полость двенадцатиперстной кишки, атрофируется ацинозная ткань. В результате исключается возможность воздействия ферментов поджелудочного сока на инсулин и его можно отсоединить от ткани железы. Кроме того, Л. В. Соболев предложил извлекать инсулин из ПЖ эмбрионов и новорождённых телят, так как синтез инсулина уже осуществляется, но ПЖ не образует пищеварительного сока. И только через 20 лет канадские ученые смогли создать активный препарат.
Глюкагон
Глюкагон восстанавливает нормальную концентрацию в крови глюкозы в случае ее снижения.
Глюкагон имеет вид одноцепочечного полипептида, который вместе с инсулином активно участвует в регуляции углеводного обмена и по своему действию является его антагонистом. Он защищает организм от гипогликемии и восстанавливает нормальную концентрацию глюкозы при ее снижении. Таким образом он способствует поддержанию постоянного уровня глюкозы, что очень важно для нормальной жизнедеятельности нервной ткани.
Биологическое действие этого гормона заключается в следующем:
- активация синтеза глюкозы из аминокислот и других неуглеводных соединений;
- ускорение распада гликогена и торможение его синтеза;
- снижение содержания холестерина и триглицеридов в крови;
- усиление липолиза и образования кетоновых тел;
- повышение почечного кровотока и скорости клубочковой фильтрации;
- замедление агрегации тромбоцитов и активация гликогенолиза в сердечной мышце (повышение сердечного выброса, снижение сопротивления в сосудах);
- увеличение образования катехоламинов, инсулина, кальцитонина;
- уменьшение секреции пищеварительных ферментов, панкреозимина, гастрина.
Активность глюкагона увеличивается в таких случаях:
- при гипогликемии;
- уменьшении концентрации свободных жирных кислот в сыворотке крови;
- повышении тонуса симпатической нервной системы;
- активирующем влиянии гастроинтестинальных пептидов.
И наоборот, при гипергликемии, возрастании в крови уровня свободных жирных кислот, а также влиянии соматостатина секреция глюкагона уменьшается.
Нормальное функционирование a- и v-клеток поджелудочной железы с адекватной секрецией гормонов обеспечивает постоянство гликемии и внутренней среды организма.
Функция поджелудочной железы:
- Выделение пищеварительного сока в двенадцатиперстную кишку и помощь в переваривании пищи, благодаря ферментам.
- Островковая часть ПЖ выделяет гормоны непосредственно в кровь.
Гормоны, выделяемые поджелудочной железой регулируют обмен веществ — углеводов, белков, жиров.
Внешняя секреторная (экзогенная) функция ПЖ. Основным продуктом внешней секреторной функции ПЖ является пищеварительный сок, который содержит 90% воды и 10% плотного осадка. Плотность сока от 1,008 до 1,010; рН от 7,2 до 8,0 (лошади 7.30-7,58; КРС 8). В состав плотного осадка входят белковые вещества и минеральные соединения: бикарбонат натрия, хлорид натрия, хлорид кальция, фосфорнокислотный натрия и др.
Панкреатический сок состоит из:
Нуклеотеолитических и протеолитических ферментов (трипсин, хемотрипсин, карбоксипептидаза, эластаза, нуклеазы, аминопептидазы, коллагеназы, дипептаза) амилолитические ферменты (а-амилаза, мальтаза, лактаза, инвертаза) и липолитические ферменты (липаза, фосфолипаза, холинэстераза, карбоксилэстераза, моноглицериды, щелочная фосфатаза).
Под действием трипсина белки расщепляются до аминокислот, после чего трипсин выделяется в виде неактивного трипсиногена, который активируется ферментом энтерокиназы кишечного сока.
Хемотрипсин также расщепляет белки и полипептиды до аминокислот, затем выделяется в виде неактивного химотрипсиногена, который, в свою очередь, активируется трипсином.
Карбоксипептидазы влияют на полипептиды, отделяя от них аминокислот.
Дипептиды под влиянием дипептидазы расщепляются на свободные аминокислоты.
Эластаза действует на белки соединительной ткани (эластин, коллаген).
Протеиназа расщепляет протамины и нуклеазы на нуклеиновые кислоты, мононуклеотиды и фосфорную кислоту. Протеолитические ферменты активизируются внутри железы при воспалении или аутоиммунных заболеваниях, разрушая ее изнутри.
Крахмал, гликоген — а-Амилаза, мальтоза мальтаза глюкоза.
Молочный сахар — лактаза глюкоза, галактоза (важную для пищеварения молодняка).
Сахарозу — инвертаза глюкоза, фруктоза.
Жир — липаза и дугие липолитические ферменты глицерин, жирные кислоты.
Особенности структуры железы
Панкреатическая железа — ключевой орган пищеварительной системы. Она состоит из двух различных тканей:
- Секреторная часть органа пронизана массой выводящих протоков, которые соединены с двенадцатиперстной кишкой. Здесь синтезируются панкреатические ферменты (липазы, амилазы, нуклеазы, эластазы, трипсин, химотрипсин, карбоксипептидазы, коллагеназы).
- Инкреторная часть (всего 3% от общей массы железы) включает островки Лангерганса. Эти участки имеют разную морфологию и биохимию; здесь происходит синтез гормонов, которые регулируют метаболизм углеводов, протеинов и липидов.
Важно! Эндокринная дисфункция панкреатической железы провоцирует развитие ряда патологий. При гипофункции органа развивается глюкозурия, гипергликемия, полиурия и сахарный диабет. При гиперфункции — наблюдается гипогликемия и ожирение.
Эндокринные функции (гормональная) ПЖ.
Поджелудочная железа у животных и человека выделяет гормоны — инсулин, глюкон и соматостатин, которые являются важнейшими гормонами, регулирующими метаболизм.
Инсулин считается основным гормоном поджелудочной железы. Он способствует нормализации уровня сахара в крови. Осуществление этого процесса происходит за счет следующих механизмов: активация клеточных мембран, в результате чего клетки организма начинают лучше усваивать глюкозы, роль инсулина в организме стимулируется гликолиз (окисление глюкозы процесс); замедление процесса глюконеогенеза (глюкозы биосинтез из неуглеводных веществ, таких как молочная кислота, глицерин и др.); улучшает поступление полезных веществ в клетки тела (фосфаты, магний, калий); синтез белка значительно усиливается, и параллельно с этим подавляется его гидролиз.
Итак, поджелудочная железа выделяет гормон инсулин. Благодаря этому гормону также устраняется дефицит белка, тем самым укрепляется иммунитет и улучшается синтез различных веществ, имеющих белковое происхождение; активизируются функции синтеза жирных кислот. Именно при достаточном количестве инсулина в крови снижается риск развития атеросклероза, снижается уровень «плохого» холестерина и появляется возможность попадания в кровеносную систему жирных кислот.
Какие гормоны выделяет поджелудочная железа?
- Глюкагон
- Инсулин
- Соматостатин
Еще одним гормоном, выделяемый поджелудочной железой, является глюкагон.
Глюкагон на основе выполняемых функций можно назвать гормоном — антагонистом инсулина. Основная функция глюкагона заключается в увеличении количества глюкозы в крови, что достигается следующими функциями: активацией глюконеогенеза (выработка глюкозы из компонентов, имеющих не углеводное происхождение); ускорением ферментов, благодаря чему во время расщепления жиров увеличивается количество энергии; происходит расщепление гликогена, который затем попадает в систему кровообращения. В своей структуре, глюкагон инкреторный тип пептидов. Уменьшение количества может негативно сказаться на функционировании многих систем, так как отвечает за многие физиологические процессы.
Нарушения выработки гормона
Большая часть связанных с выработкой глюкагона заболеваний заключаются в повышенной секреции этого гормона. Она сигнализирует о следующих заболеваниях:
- инсулинозависимый сахарный диабет;
- глюкагонома, то есть доброкачественная опухоль зоны альфа-клеток4
- острое воспаление поджелудочной железы;
- алкогольный, вирусный или лекарственный цирроз печени;
- синдром Кушинга, который возникает из-за слишком долгого воздействия на организм гормонов коры надпочечников;
- хроническая почечная недостаточность так же может проявляться повышенным содержанием глюкагона в крови;
- острая гипогликемия, то есть, резкое падение глюкозы крови до очень низких показателей;
- тяжелый стресс для организма — это операции, ожоги или травмы, все, что так или иначе приводит к выбросу адреналина в кровь.
Полезно знать
Поджелудочная или, как ее еще называют, панкреатическая железа является важным органом системы пищеварения, который несет ответственность за инкреторные и экскреторные функции. Благодаря всем биологически активным веществам, синтезируемым поджелудочной железой (ПЖ), в организме поддерживается биохимическое равновесие. Какие существуют гормоны поджелудочной железы и каковы их функции в организме – обо всем этом пойдет речь в данной статье.
Гормоны поджелудочной железы и их функции
Соматостатин
Синтез соматостатина происходит не только в клетках поджелудочной железы, но и в передних отделах гипоталамуса. Он обеспечивает:
- торможение продукции инсулина и глюкагона;
- подавление в пищеварительном тракте секреции соляной кислоты и гастрина;
- активацию холецистокинина;
- регуляцию скорости кровотока в сосудистом русле пищеварительной системы;
- сокращение гладкомышечных волокон желчного пузыря;
- процессы всасывания питательных веществ в кишечнике.
Высвобождение данного гормона стимулируется:
- введением в организм глюкозы или аминокислот (лейцином, аргинином);
- гастрином;
- секретином и др.
Некоторые биологически активные вещества, такие как норадреналин и диазоксид, обладают способностью угнетать его синтез.
При различных патологических состояниях возможно изменение уровня соматостатина в крови. Его концентрация снижается при инсулинзависимом сахарном диабете. В литературе описаны случаи возникновения опухолей поджелудочной железы, исходящих из d-клеток, которые активно вырабатывают соматостатин.
Как работает железа?
Орган делится условно на две части – это экзокринная и эндокринная. Все они служат для выполнения своих определенных функций. Например, экзокринная часть занимает большую часть поджелудочной железы и служит для прорабатывания желудочного сока, который содержит большое количество различных ферментов, необходимых для переваривания пищи (корбоксипептидаза, липаза, трипсин и т. д.).
Строение и функции
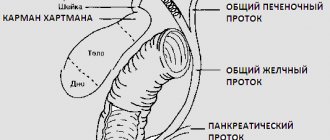
Поджелудочная железа является самой крупной среди эндокринных. Расположена забрюшинно. В строении различают: округлую головку, более широкое тело и удлиненный хвост. Головка — наиболее широкая часть, окружена тканями двенадцатиперстной кишки. Ширина доходит в норме до пяти см, толщина составляет 1,5–3 см.
Тело — имеет переднюю, заднюю и нижнюю грани. Спереди прилегает к задней поверхности желудка. Нижним краем доходит до второго поясничного позвонка. Длина составляет 1,75–2,5 см. Хвостовая часть — направлена кзади и влево. Контактирует с селезенкой, надпочечником и левой почкой. Общая длина железы составляет 16–23 см, а толщина уменьшается от трех см в зоне головки до 1,5 см в хвосте.
Вдоль железы идет центральный (Вирсунгиев) проток. По нему пищеварительный секрет непосредственно попадает в двенадцатиперстную кишку. Структура паренхимы складывается из двух основных частей: экзокринной и эндокринной. Они отличаются по функциональному значению и строению.
Экзокринная — занимает до 96% массы, состоит из альвеол и сложной системы выводных протоков, которые «отвечают» за выработку и выделение в пищеварительный сок ферментов для обеспечения переваривания пищи в кишечнике. Их недостаток тяжело отражается на процессах усвоения белков, жиров и углеводов. Эндокринная часть — образована скоплением клеток в особые островки Лангерганса. Именно здесь происходит секреция важных для организма гормональных веществ.
Классификация синтезируемых веществ
Все гормоны, формируемые панкреатической железой, являются тесно взаимосвязанными, поэтому нарушение выработки хотя бы одного из них может привести к развитию серьезных нарушений в организме и заболеваний, лечением которых нужно заниматься всю оставшуюся жизнь.
Поджелудочная железа вырабатывает следующие гормоны:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- вазоинтенсивный пептид;
- амилин;
- центропнеин;
- гастрин;
- ваготонин;
- калликреин;
- липокаин.
Гормоны поджелудочной железы
Каждый из вышеперечисленных гормонов выполняет свою определенную функцию, регулируя тем самым углеводный обмен в организме человека, а также влияя на функционирование различных систем.
Роль поджелудочной в пищеварении
Клиническое значение гормонов ПЖ
Если с гормонами, вырабатываемыми поджелудочной железой, все понятно, то с основными функциями, которые они выполнят, все намного сложнее. Рассмотрим каждый гормон ПЖ отдельно.
Из всех гормонов, которые синтезирует поджелудочная, инсулин считается главным. Он способствует нормализации уровня глюкозы в крови. Реализация данного процесса обусловлена следующими механизмами:
- активация клеточных мембран, за счет чего клетки организма начинают лучше усваивать глюкозу;
Роль инсулина в организме
Исходя из выполняемых функций, глюкагон по праву можно назвать гормоном-антагонистом инсулину. Основная задача глюкагона заключается в повышении количестве глюкозы в крови, что достигается за счет следующих функций:
- активация глюконеогенеза (выработка глюкозы из компонентов, имеющих неуглеводное происхождение);
- ускорение работы энзимов, за счет чего в ходе расщепления жиров повышается количество энергии;
- происходит расщепление гликогена, который потом попадает к кровеносную систему.
Поскольку глюкагон является пептидным видом гормонов по своей структуре, он отвечает за множество функций и снижение его количества может плохо сказаться на функционировании многих систем.
Еще один гормон, производимый поджелудочной. Он относится к группе полипептидных гормонов и служит для подавления синтеза таких веществ, как глюкагон, тиреотропные соединения, а также инсулин. При снижении уровня соматостатина в желудочно-кишечном тракте возникают серьезные нарушения. В первую очередь, такая реакция связана с тем, что данный гормон берет непосредственное участие в процессе выработки пищеварительных ферментов и желчи (соматотропин снижает их секрецию).
В современной фармакологии соматотропин используется при создании различных лекарственных препаратов, которые назначаются пациентам, страдающим от нарушения синтеза гормона роста в организме. Если количество данного гормона значительно превышает норму, тогда повышается риск развития акромегалии – патологии, которая сопровождается чрезмерным увеличением размеров определенных частей тела больного. Как правило, разрастаются стопы, кости головы, нижние или верхние конечности. В редких случаях патологическим изменениям подвергаются отдельные внутренние органы.
Гормоны вырабатываются небольшими по размеру органами – железами внутренней секреции. Но значение этих веществ в организме огромно
Открыли этот гормон не так давно, поэтому специалисты пока еще не полностью изучили все его функции и методы воздействия на человеческий организм. Известно, что панкреатический полипептид синтезируется в процессе принятия пищи, содержащей жиры, белки и глюкозу. Он выполняет следующие функции:
- снижение количество веществ, вырабатываемых пищеварительными ферментами;
- снижение мышечного тонуса желчного пузыря;
- предотвращение выброса желчи и трипсина.
На заметку! Согласно многочисленным исследованиям, панкреатический полипептид предотвращает повышенную растраты желчи и панкреатических ферментов. При дефиците данного гормона нарушаются обменные процессы в организме.
Особенность данного нейропептидного гормона заключается в том, что его может синтезировать не только поджелудочная железа, но также клетки спинного и головного мозга, тонкого кишечника и других органов. К основным функциям вазоинтенсивного пептида относятся:
- нормализация синтеза пепсиногена, глюкагона и соматостатина;
- замедление процессов всасывания воды стенками тонкого кишечника;
- активация желчевыделительных процессов;
- синтез панкреатических энзимов;
- улучшение работы панкреатической железы в целом, что способствует повышению количества синтезируемых бикарбонатов.
Механизм действия
Головной мозг, кишечник, почки, печень – основные потребители глюкозы. Например, центральная нервная система потребляет 4 грамма глюкозы за 1 час. Поэтому очень важно постоянно поддерживать ее нормальный уровень.
Поджелудочная железа относится к железам смешанной секреции – она вырабатывает кишечный сок, который выделяется в 12-перстную кишку и секретирует несколько гормонов, поэтому ее ткань анатомически и функционально дифференцирована. В островках Лангерганса альфа-клетками осуществляется синтез глюкагона. Вещество может синтезироваться другими клетками органов желудочно-кишечного тракта.
Запускают секрецию гормона сразу несколько факторов:
- Снижение концентрации глюкозы до критически низких показателей.
- Уровень инсулина.
- Повышение содержания в крови аминокислот (в частности, аланина и аргинина).
- Чрезмерные физические нагрузки (например, во время активных или тяжелых тренировок).
Функции глюкагона связаны с другими важными биохимическими и физиологическими процессами:
- усиление кровообращения в почках;
- поддержание оптимального электролитического баланса за счет увеличения скорости выведения натрия, что улучшает деятельность сердечно-сосудистой системы;
- восстановление ткани печени;
- активизация выхода клеточного инсулина;
- увеличение содержания кальция в клетках.
В стрессовой ситуации, при угрозе жизни и здоровью вместе с адреналином проявляются физиологические эффекты глюкагона. Он активно расщепляет гликоген, повышая тем самым уровень глюкозы, активизирует поступление кислорода, чтобы обеспечить мышцы дополнительной энергией. Для поддержания сахарного равновесия глюкагон активно взаимодействует с кортизолом и соматотропином.
Главными потребителями сахара являются почки, кишечник, мозг и печень. Стоит учитывать, что нервная система расходует 4 г вещества в час. Потому так важно контролировать ее нормальные объемы.
Гликоген представляет собой вещество, которое преимущественно хранится в печени. Этот запас составляет примерно 200 г. При дефиците глюкозы или потребности в дополнительной энергии происходит распад гликогена. В результате кровь насыщается глюкозой.
Такого объема хватает примерно на 40 минут. Поэтому спортсмены нередко говорят, что жировые отложения начинают сгорать лишь через 30 минут тренировки, когда запасы энергии в форме сахара и гликогена потрачены.
Поджелудочная железа принадлежит к категории органов смешанной секреции. Она продуцирует кишечный сок, поступающий в двенадцатиперстную кишку и вырабатывает несколько гормонов. Потому ее ткань имеет разную структуру с анатомической и функциональной точки зрения.
В островках Лангерганса органа происходит выработка глюкагона. За это отвечают альфа-клетки. Также элемент продуцируется и иными клетками пищеварительных органов.
Секреция глюкагона зависит от ряда факторов:
- Уменьшение уровня глюкозы до критических параметров;
- Уровень инсулина;
- Повышения уровня аминокислот в организме – прежде всего аргинина и аланина;
- Высокие физические нагрузки.
Функции глюкагона помогают решать важные задачи:
- Усиливают кровоток в тканях почек;
- Поддерживают оптимальный баланс электролитов – это достигается благодаря повышению темпов выведения натрия, за счет чего нормализуется работа сердца и сосудов;
- Активизирует высвобождение инсулина из клеток;
- Восстанавливает ткани печени;
- Увеличивает уровень кальция в клетках.
Это помогает увеличить содержание глюкозы, стимулировать попадание кислорода и снабдить мышечные ткани дополнительной энергией. Чтобы поддерживать баланс сахара в норме, глюкагон вступает во взаимодействие с другими гормонами. К ним относятся соматотропин и кортизол.
Основным объектом воздействия этого соединения является печень. Под его влиянием в этом органе осуществляется сначала гликогенолиз, а немного позднее – кетогенез и глюконеогенез.
Этот гормон не может сам проникать в клетки печени. Для этого ему приходится взаимодействовать с рецепторами. При взаимодействии глюкагона с рецептором происходит активация аденилатциклазы, что способствует выработке цАМФ.
В результате начинается процесс расщепления гликогена. Это указывает на потребность организма в глюкозе, поэтому она в ходе гликогенолиза активно поступает в кровь. Другой вариант – синтезирование ее из других веществ. Это называется глюконеогенезом.
Также он является ингибитором синтеза белка. Его воздействие часто сопровождается ослаблением процесса окисления глюкозы. Результатом становится кетогенез.
Это соединение не влияет на гликоген, содержащийся в скелетных мышцах, что объясняется отсутствием в них рецепторов.
Увеличение числа цАМФ, вызванное глюкагоном, приводит к инотропному и хронотропному действию на миокард. В результате у человека повышается давление, усиливаются и учащаются сердечные сокращения. Это обеспечивает активацию кровообращения и подпитку тканей питательными элементами.
Большое количество этого соединения вызывает спазмолитический эффект. У человека расслабляются гладкие мышцы внутренних органов. Наиболее сильно это проявляется в отношении кишечника.
Глюкоза, кетокислоты и жирные кислоты являются энергетическими субстратами. Под влиянием глюкагона происходит их высвобождение, за счет чего они делаются доступными для мышц скелета. Благодаря активному кровотоку эти вещества лучше распространяются по телу.
Методы диагностики
Нарушение выработки того или иного гормона панкреатической железы может привести к различным патологиям, поражающим не только поджелудочную, но и другие внутренние органы. В таких случаях требуется помощь врача-гастроэнтеролога, который перед тем, как назначить курс терапии, должен провести диагностическое обследование для постановления точного диагноза. Ниже приведены наиболее распространенные процедуры, проводимые при нарушении работы поджелудочной.
Диагностика заболеваний поджелудочной железы
Таблица. Диагностические исследования поджелудочной железы.
| Название процедуры | Описание |
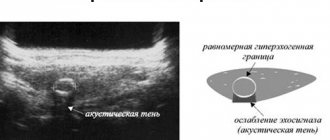
| Ультразвуковое исследование является одним из самых популярных и эффективных способов диагностики патологий поджелудочной железы и других внутренних органов. С его помощью можно определить новообразования, кисты, появление камней или развитие воспалительного процесса. | |
| В процессе проведения эндоультрасонографии можно обследовать панкреатическую ткань на наличие патологических изменений. Также с помощью данной процедуры врач обследует лимфатические узлы, если в этом есть необходимость. | |
| Эффективный способ диагностики панкреатической железы, так как с помощью компьютерной томографии можно обнаружить возможные атрофические процессы, псевдокисты и различные новообразования. | |
| В ходе данной процедуры проводится микроскопическое исследование панкреатической ткани. С его помощью можно выявить воспалительный процесс и определить, злокачественное или доброкачественное образование возникло в исследуемом органе. | |
| Анализ крови и мочи | На основе результатов проведенных анализов можно определить уровень аминокислот, прямого билирубина, серомукоида и других веществ, указывающих на развитие того или иного заболевания. |
| При лабораторном исследовании кала врач может выявить частицы крахмала, жиров, мышечных волокон или клетчатки – это все говорит о нарушении работы поджелудочной железы. |
На заметку! В качестве дополнения к вышеперечисленным методам диагностики врач может назначить еще одну процедуру – биохимический анализ крови. В отличие от общего анализа, биохимический анализ крови позволяет не только определять возможные инфекционные заболевания, но также их вид.
К чему приводит нарушение гормонального баланса
Как уже отмечалось ранее, гормоны панкреатической железы – это незаменимые элементы, участвующие в процессе пищеварения. Даже незначительные нарушения их синтеза может привести к серьезным осложнениям (заболеваниям, сбоям в работе определенных систем или органов и т. д.).
Эндокринная система человека
При избытке гормонов панкреатической железы, например, может возникнуть злокачественное образование (чаще всего на фоне увеличения количества глюкагона) или гликемия (при избытке инсулина в крови). Определить, правильно ли работает ПЖ и соответствует ли норме уровень гормонов, можно только после диагностического обследования. Опасность заключается в том, что многие заболевания, связанные со снижением или повышением уровня гормонов, могут протекать без каких-либо ярко выраженных симптомов. Но выявить нарушения можно при отслеживании реакций своего организма на протяжении длительного периода.
Норма, гипо- и гипергликемия
В первую очередь, нужно уделять внимание следующим моментам:
- снижение остроты зрения;
- чрезмерно высокий аппетит (больной не может наесться);
- частое мочеиспускание;
- повышенное потоотделение;
- сильная жажда и появление сухости в полости рта.
Нельзя недооценивать роль гормонов ПЖ в функционировании человеческого организма, так как даже при незначительных нарушениях синтеза этих гормонов могут развиться серьезные патологии. Поэтому рекомендуется в качестве профилактики проходить диагностические осмотры у врачей с целью предупреждения нарушений работы поджелудочной железы. Достаточно 1-2 раза в год обращаться к врачу для проведения профилактического осмотра, чтобы предупредить не только различные нарушения в работе панкреатической железы, но и другие проблемы с органами ЖКТ. Также периодические обследования рекомендуется проходить и у других врачей, например, у стоматолога, дерматолога, невропатолога. Чем отличается колостома от илеостомы читайте в нашей статье.
Гормоны поджелудочной железы очень важны
Все гормоны поджелудочной железы важны для организма, потому что они работают для поддержания биохимического равновесия.
Заболевания поджелудочной железы – симптомы и лечение
Своевременное обращение к врачу при проблемах с функционированием поджелудочной железы может предотвратить развитие множества серьезных заболеваний, в частности, сахарного диабета. Обратиться в медицинское учреждение в самое ближайшее время следует при следующих симптомах:
- появление болезненных ощущений после употребления жирной пищи, а также алкогольных напитков и чрезмерного переедания. Как правило, наблюдается опоясывающая боль;
- болезненные ощущения вместе с чувством тошноты, рвотой;
- надавливание на живот вызывает неприятные чувства в зоне пупка;
- повышение температуры тела;
- постоянные проблемы с работой пищеварительной системы, диарея;
- уменьшение болезненных ощущений при наклоне вперед.
Основная проблема заключается в том, что заболевания поджелудочной железы достаточно часто не идентифицируют, устанавливают неправильный диагноз и назначают ошибочное лечение. К сожалению, такие заболевания развиваются самым стремительным образом и впоследствии переходят в хроническую форму. Наиболее распространенные осложнения, с которыми можно столкнуться – сахарный диабет, панкреатит, рак.
Как известно, сахарный диабет является одним из самых коварных заболеваний, спровоцированных недостаточной выработкой гормона инсулина поджелудочной железой. Данный недуг требует скорейшего лечения. Сопровождается такими симптомами как постоянный упадок сил, долгое заживление любых царапин, ран, похудение без какой-либо причины, покалывающие ощущения в области рук, ног, плохое зрение, ухудшение слуха, постоянное желание пить.
Панкреатит характеризуется как резкое воспаление поджелудочной железы. Ощущается острая режущая боль, опытный специалист без труда идентифицирует данный недуг, осуществит пальпацию. Другими симптомами острого панкреатита выступают резкая боль в области пупка, расстройство пищеварения, повышенная температура, тошнота и рвота. При хронической форме наблюдается быстрое снижение веса, отсутствие аппетита, расстройство стула, отвращение к тяжелой жирной пище. Панкреатит – одно из самых опасных заболеваний, которое может привести к смерти при отсутствии лечения.
Чтобы сохранить здоровье железы, очень важно вести правильный образ жизни. В частности, стоит пересмотреть свое питание и по возможности исключить из него жирную, тяжело усваиваемую пищу. Сладости и алкогольные напитки также пагубно сказываются на состояние органа. Помимо этого, очень важно регулярно заниматься спортом, избавиться от вредных привычек. Внимательное и бережное отношение к себе позволит продлить жизнь и сохранить здоровье на долгие годы.
Рассмотрев, какие гормоны поджелудочной железы участвуют в углеводном обмене, и к чему может привести их неправильная выработка, следует немедленно пересмотреть отношение к собственному организму.
Инсулин
Производящие его клетки занимают много места в островках Лангерганса, на их долю приходится 80% от общего числа всех клеток этих образований. Инсулин является очень важным гормоном, регулирующим использование и хранение питательных веществ в организме. Люди с диагнозом «сахарный диабет», причина которого — дефицит инсулина, должны ежедневно или несколько раз в день принимать инсулин в виде инъекций.
Влияние инсулина на обмен углеводов
Инсулин усиливает транспорт глюкозы внутрь клетки (например, в клетки печени или мышц). Усиливает во внутриклеточных соединениях процесс использования глюкозы, то есть ее сжигание. В печени и мышцах увеличивает производство гликогена, который хранится в клетках и используется в нужных случаях для организма. Если возникает дефицит глюкозы в биологических жидкостях или тканях, гликоген распадается и выделяет необходимую глюкозу. Результатом действия всех этих обменных процессов является падение уровня глюкозы в крови. Стимулом для секреции инсулина клетками B островов Лангерганса является увеличение количества сахара в крови, например, после еды. Выделяемый поджелудочной железой инсулин нормализует так называемый гликемический индекс. Если гликемия снижается, секреция инсулина прекращается. Благодаря этой саморегуляции не происходит чрезмерного падения сахара в крови. Инсулин для инъекций приводит к снижению концентрации глюкозы в крови. Если вы примените слишком высокую дозу этого гормона, произойдет гипоглекимия, что является опасным для жизни. Это состояние может вызвать нарушение функций, а затем повреждение клеток мозга.
Как стабилизировать показатели регулятора
Важно проанализировать факторы, влияющие на секрецию гормона поджелудочной железы. При нарушении правил питания, увлечении белковыми диетами либо употреблении протеинов в большом количестве для наращивания мышечной массы нужно скорректировать рацион. При низком уровне глюкагона количество белка нужно увеличить, при завышенных показателях сократить.
Если повышение секреции антагониста инсулина связано с тяжелыми психическими или нервными перегрузками, важно сменить род занятий или стабилизировать микроклимат в семье. Длительно отклонение уровня глюкагона негативно влияет на секрецию инсулина, что может привести к превышению либо снижению концентрации глюкозы. Оба состояния (гипер- и гипогликемия) опасны для организма.
При критических показателях сахара (резкое снижение) важно вовремя ввести синтетический аналог гормона глюкагона. После инъекции состояние пациента быстро стабилизируется, уровень глюкозы приходит в норму. Важно контролировать показатели сахара для правильного расчета общей нормы гормона поджелудочной.
При выявлении заболеваний, негативно влияющих на уровень антагониста инсулина, нужно пройти терапию под руководством профильного специалиста. При опухолевом процессе в большинстве случаев нужна операция по удалению новообразования. Нельзя запускать патологические процессы процессы в желудке и кишечнике: снижение или повышение концентрации антагониста инсулина в плазме крови нарушает работу пищеварительного тракта.
При восстановлении организма после ожогов и травм показатели глюкагона постепенно возвращаются к норме. Важно обеспечить психологическую реабилитацию пациента, чтобы снизить риск колебаний уровня антагониста инсулина.
Узнайте о причинах функциональной кисты яичника у женщин и о лечении новообразования.
О симптомах увеличения вилочковой железы у детей и о вариантах терапии патологического состояния написано на этой странице.Перейдите по адресу https://fr-dc.ru/vnutrennaja-sekretsija/shhitovidnaya/oftalmopatiya.html и прочтите о том, как лечить эндокринную офтальмопатию и не допустить развитие опасных осложнений.
Влияние инсулина на обмен жиров и белков
Инсулин увеличивает выработку жирных кислот. Усиливает выработку триглицеридов. Тормозит также липолиз, то есть распад жиров. Результатом его работы является хранение жира в тканях. Анаболические гормоны поджелудочной железы усиливают производство белка и одновременно тормозят его распад. Они увеличивают транспорт аминокислот в клетки. Инсулин, воздействуя на обменные процессы, влияет, прежде всего:
- на мышцы, в которых он активирует процесс использования глюкозы в качестве источника энергии;
- на жировую ткань, где его главной задачей является быстрое преобразование глюкозы в жир и поддержание этого запаса;
- на печень, где его влияние проявляется в увеличении выработки гликогена (хранение сахара), триглицеридов и белков.
Последствия дефицита инсулина
Дефицит инсулина вызывает нарушение обмена веществ, включающий обмен углеводов, белков и жиров. Болезнь, при которой возникает дефицит или отсутствие инсулина, носит название сахарный диабет. Первый признак сахарного диабета — увеличение уровня глюкозы в кровотоке. Потом присоединяются другие нарушения. В случае диабета 1 типа необходимо регулярное введение инсулина. Сахарный диабет типа 2 часто происходит из-за того, что поджелудочная железа, гормоны вырабатывает в достаточном количестве, но организм на них не реагирует (инсулинорезистентность). Эта форма диабета лечится лекарственными препаратами и соблюдением правильного образа жизни (диета, физические упражнения).
Показания к применению препарата глюкагона
Действие гормона на концентрацию глюкозы и гликогена используют для лечения различных патологий. Показания к применению медицинского препарата следующие:
- тяжелая гипогликемия, когда глюкозу невозможно ввести с помощью капельницы;
- подавление моторики органов ЖКТ при лучевой диагностике;
- больным с психическими нарушениями в качестве шоковой терапии;
- острый дивертикулит (воспаление кишечника с образование мешкообразных выпячиваний);
- патологии желчевыводящих путей;
- для расслабления гладкой мускулатуры кишечника.
Синтетический глюкагон в медицине применяют в двух случаях. Первое предназначение – это коррекция тяжелых форм гипогликемии, когда по каким-либо причинам невозможна инфузия (капельница) глюкозы. Второе значение глюкагона – подготовка исследования верхнего и нижнего отделов ЖКТ, особенно при лучевой диагностике.
Для лечения сахарного диабета 2-го типа также может использоваться глюкагоноподобный пептид. Это вещество имеет сходное с глюкагоном строение, но является инкретином – синтезируется в кишечнике после приема пищи. Препарат призван скорректировать уровень глюкозы, в отдельных случаях – даже без дополнительного введения инсулина.
Перечень показаний к приему гормональных препаратов глюкагона включает:
- шоковую терапию для больных с психическими расстройствами
- сахарный диабет с одновременной гипогликемией
- вспомогательный препарат для лабораторной диагностики
- снятие спазмов при остром дивертикулезе кишечника
- расслабление гладких мышц желудка и кишечника
Существует 3 основных варианта инъекции глюкагона – внутривенно, внутримышечно и подкожно. Если требуется экстренная помощь (например, при гипогликемической коме), используются исключительно первые два варианта.
Стандартная доза гормонального препарата для лечебных целей – 1 мг. Улучшение наступает обычно уже через 10 минут. Для подготовки к диагностике необходимо 0,25-2 мг, дозировку определяет лечащий врач.
Существуют особые рекомендации по применению препарата для детей и беременных женщин. Поскольку глюкагон не проникает через плацентарный барьер, использовать его во время вынашивания ребенка можно. Но – только в экстренных случаях и по решению врача. Применение глюкагоновых препаратов для детей весом меньше 20-25 кг не рекомендуется.
При терапии глюкагоновыми препаратами очень важен и восстановительный период. После улучшения пациенту необходима белковая пища, сладкий чай и полный покой 2-3 часа. Если гормональное лекарство не помогло, требуется внутривенный прием глюкозы.
Препарат с содержанием глюкагона (инструкция подтверждает это) содержит в составе вещества, добываемые из поджелудочной железы животного происхождения (свиной, бычьей).
Они идентичны тем компонентам, которые вырабатываются человеческим организмом. Влияние препарата Глюкагона на концентрацию таких веществ как глюкоза и гликоген позволяет использовать его с лечебной целью в следующих случаях:
- при тяжелом состоянии, вызванном гипогликемией. Оно наблюдается чаще всего у больных сахарных диабетом. Используется преимущественно в случаях, когда нет возможности вводить глюкозу внутривенно;
- при лучевой диагностике как средство, подавляющее моторику пищеварительной системы;
- при шоковой терапии у больных психическими расстройствами;
- при наличии острого дивертикулита в качестве средства, устраняющего спазмы;
- при наличии патологий желчных путей;
- для расслабления гладких мышц кишечника.
Инструкция к глюкагону указывает, что данный препарат используется при гипогликемии в количестве 1 мл внутривенно или внутримышечно. Повышенный уровень глюкозы наблюдается спустя 10 минут после введения лечебного средства. Часто этого достаточно, чтобы избежать поражения центральной нервной системы.
Инструкция по применению препарата указывает, что его можно использовать в количестве 0,5-1 мл для больных детей, масса тела которых превышает 20 кг. Если ребенок весит меньше, тогда допустимая дозировка не больше 0,5 мл, что соответствует 20-30 мкг/кг. Если после первого введения гормона не наступил желательный эффект, рекомендуется повторить инъекцию, спустя 12 минут.
Противопоказанием к использованию данного гормонального препарата считаются следующие факторы:
- повышенная чувствительность к компонентам лечебного средства;
- гипергликемия;
- инсулинома;
- феохромоцитома.
Данный препарат показан для лечения определенных проблем у беременных женщин. Он не проникает через плацентарный барьер и не влияет никаким образом на плод. В период грудного выкармливания данное гормональное средство назначается с осторожностью.
- Руководство по детской эндокринологии / Иван Иванович Дедов, Валентина Александровна Петеркова. – М. : Универсум Паблишинг, 2006. – 595 с. : ил.
- Глазные проявления диабета / ред. Л. И. Балашевич. – СПб. : Санкт-Петербургская гос. мед. акад. последипломного образования, 2004. – 382 с. : ил. – Библиогр. в конце глав.
- Секреты эндокринологии : учеб. пособие : пер. с англ. – 2-е изд., испр. и доп. – М. : БИНОМ ; СПб. : Невский диалект, 2001. – 464 с. : ил.
- Синдром диабетической стопы : диагностика, лечение и профилактика / М. Б. Анциферов, Е. Ю. Комелягина. – Москва : Медицинское информационное агентство, 2013. – 304 с. : рис. – Библиогр. в конце глав.
КОНСУЛЬТАЦИИ ВРАЧА ТЕРАПЕВТА ПЕРВОЙ КАТЕГОРИИ. ОНЛАЙН КОНСУЛЬТАЦИИ, АМБУЛАТОРНЫЙ ПРИЕМ, ВЫЗОВ НА ДОМ.