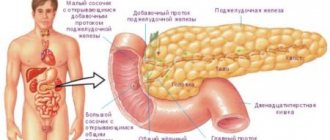
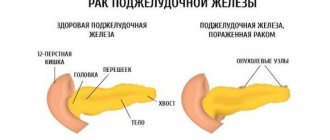
Сущность патологии
В детском возрасте наиболее часто панкреатит проявляется в реактивной форме. Ее отличие от других панкреатических патологий заключается в том, что она не является самостоятельным заболеванием, а представляет собой реакцию организма на какой-либо инфекционный процесс или проблемы в системе пищеварения. Реактивный панкреатит у ребенка может провоцироваться даже такими распространенными инфекциями, как ОРЗ и ОРВИ, а также неправильным питанием и отравлением продуктами. При этом именно некачественное питание чаще всего вызывает данную реакцию у детей по причине неполного формирования пищеварительных функций.
Как и любой панкреатит, реактивный его тип связан с воспалением в поджелудочной. Он становится следствием преждевременной активации панкреатического сока, который предназначается нужен в процессе пищеварения, но, задерживаясь на длительный срок в железе, начинает уничтожать ткани паренхимы, что и становится причиной воспаления.
Когда развивается реактивный панкреатит, симптомы и лечение у взрослых и детей соответствуют острой форме болезни. Процесс развивается стремительно, как и подобает острому приступу. Отсутствие лечения ведет к следующему: реактивная стадия переходит в хроническийпанкреатит с чередованием периодов обострения и ремиссии.
Причины панкреатита у детей
Вызвать развитие реактивного панкреатита в детском возрасте может несколько факторов. Важнейшим из них выступает неправильное питание, при котором грубо нарушаются основные правила приема пищи. Бывает так, что ребенок не соблюдает режим дня и долгое время остается голодным, а потом съедает большое количество пищи.
Или его рацион включает большое количество продуктов, которые не должны присутствовать в меню, поскольку не могут усваиваться детским организмом. А необходимым блюдам, наоборот, уделяется внимание недостаточно. Особенно опасными для поджелудочной железы являются:
- чипсы, сухарики и продукты быстрого приготовления с консервантами, красителями и усилителями вкуса;
- магазинные соки;
- фастфуд;
- газированные напитки;
- жареные блюда;
- копчености и прочее.
Наиболее опасны перечисленные выше продукты в школьном возрасте, когда ребенок уже сам их покупает. Но и в младенческом возрасте имеется риск возникновения панкреатита из-за неправильного питания. Это связано с введением в рацион новых продуктов питания, не соответствующих возрасту малыша, и приводит к чрезмерной нагрузке на поджелудочную, с которой она не в состоянии справиться.
В результате она воспаляется, а поскольку орган еще недостаточно развит, любые нарушения в его работе могут быть катастрофичными. Если пациент еще ребенок, то панкреатит является смертельно опасным заболеванием.
Поэтому чем быстрее обнаружена проблема, тем лучше.
Помимо того, выделяют такие причины реактивного панкреатита:
- прием отдельных медикаментов, оказывающих влияние на такой орган как поджелудочная (лекарственный панкреатит);
- нарушения в развитии органов, входящих в пищеварительную систему, среди которых наиболее опасными являются отклонения строения протоков двенадцатиперстной кишки;
- травмы живота;
- инфекции;
- регулярные стрессовые состояния и эмоциональные перегрузки;
- перенесение паразитарных заболеваний;
- аллергия на продукты питания;
- воспалительные процессы в близко расположенных к поджелудочной органах.
Этиологические особенности
Механизм возникновения патологии может основываться на 2-х основных обстоятельствах: блокирование протоков, через которые панкреатический сок, продуцируемый в поджелудочной, попадает в 12-типерстную кишку (закупорка, спазмы и т. д.) и заброс пищевых ингредиентов из желудка в железу, что вызывает активацию сока.
Выделяются следующие основные факторы, способствующие развитию заболевания у ребенка:
- Несбалансированное питание. У малышей спазмы протоков может спровоцировать чрезмерно ранний и неподходящий прикорм. Дети в возрасте 5-7 лет часто страдают от излишнего потребления чипсов, орешков, сухариков, сладких, газированных напитков.
- Глистная инвазия. Перекрывать просвет каналов способны различные типы глистов и аскариды.
- Болезни желудочно-кишечного характера врожденного или приобретенного характера (гастриты, дуоденит, холецистит и т. п.).
- Аллергические реакции на определенные продукты.
- Недолеченные острые вирусные инфекции, в т. ч. ОРВИ.
- Патологии системного характера – красная волчанка, муковисцидоз.
- Болезни щитовидной железы. Чаще всего выявляется гипотиреоз.
- Врожденные аномалии в поджелудочной и ее протоках.
- Травматическое воздействие. Сильный удар в область живота может запустить воспалительную реакцию.
- Стресс и психологическая перегрузка.
- Медикаментозные средства – противомикробные препараты (фуросемид), антибиотики, кортикостероиды, цитостатики (Нимустин, Цисплатин и т. п.).
Детский организм имеет повышенную чувствительность, а потому указанные факторы провоцируют резкую реакцию организма, в т. ч. поджелудочной железы.
Справка! Обычно реактивная форма вызывается потреблением агрессивных продуктов и нарушением режима питания.
В частности, переедание у детей грозит появлением данной проблемы. Проявляется реакция практически сразу после приема некачественной пищи.
Формы патологии у детей их причины и симптомы
Заболевания поджелудочной железы у детей классифицируют по степени тяжести, причинам, клинической картине заболевания. Любые нарушения поджелудочной железы взаимосвязаны с функционированием других органов и систем, поэтому важно вовремя и точно определить вид панкреатита, чтобы лечение принесло наиболее эффективные результаты.
Острый
Возникает острый панкреатит у детей обычно после десяти лет. Проявляется резким ухудшением самочувствия. В зависимости от степени поражения поджелудочной железы панкреатит может проходить в легкой или тяжелой форме. Болезнь слишком серьезна, чтобы оставить ее без внимания. При отсутствии лечения возможны осложнения. Необходимо сразу обращаться за квалифицированной медицинской помощью, как только появились первые симптомы.
Острая форма заболевания свидетельствует о значительных погрешностях в питании ребенка. Поджелудочная железа у детей намного нежнее, чем у взрослых. Поэтому если ребенок, особенно во время праздников, наелся жирной, острой пищи в большом количестве, неудивительно, что у него болит поджелудочная.
Воспаление может возникнуть и по другим причинам: из-за отравления лекарственными препаратами, аллергической реакции на лекарства или продукты, в результате травмы поджелудочной железы.
Основные признаки панкреатита в острой форме:
- сильная боль в левом боку, которая может отдавать в спину;
- тошнота, рвота;
- температура может подняться до 37,5°C;
- вздутие живота;
- сухость во рту;
- нарушение стула;
- головокружение;
- учащенное сердцебиение.
От боли ребенок сворачивается клубочком на кровати. Нужно срочно вызывать скорую помощь.
Хронический
Хронический панкреатит у детей диагностируют редко. Причина вялотекущего воспаления поджелудочной железы у детей чаще всего, опять же, еда. При регулярном отравлении вредными продуктами питания здоровая ткань органа воспаляется, отмирает. Ее замещает соединительная ткань, после чего появляются проблемы с поджелудочной железой, так как она не может полноценно выполнять свои функции.
У детей симптомы хронического панкреатита слабо выражены. Ребенок может быстро уставать, держится температура до 37°C, после еды болит животик. Конечно же, таких симптомов недостаточно, чтобы установить диагноз, поэтому нужно дополнительное обследование и сдача анализов.
Обострение хронического панкреатита имеет такую же симптоматику, как острый панкреатит, и требует немедленной госпитализации.
Реактивный
Реактивная форма заболевания, как ясно из названия, является реакцией или ответом поджелудочной железы на другое заболевание. Провоцирующие причины панкреатита у детей — это вирусные или бактериальные инфекции, глистные инвазии. Индивидуальная непереносимость некоторых лекарственных средств, в том числе антибиотиков, также может привести к воспалению и срыву поджелудочной.
Реактивный панкреатит сопровождается тошнотой, повышением температуры тела, болями в районе желудка. Терапия проводится с акцентом на основное заболевание. При этом Панкреатин, который назначают для улучшения пищеварения, во время обострения принимать противопоказано.
Симптоматические особенности
Сложность выявления реактивного панкреатита у малышей связана с аналогичностью признаков данной патологии с другими болезнями ЖКТ. Следует отметить: чем младше малыш, тем менее выражены специфические признаки (тошнота, рвота). Младенцы реагируют на болевые ощущения закатывающимся плачем, отказом от еды, беспокойным поведением. Дети в возрасте 2-3 лет становятся чрезмерно плаксивыми, нервозными, необщительными.
С возрастом проявления болезни имеет более выраженный характер. Отмечаются такие симптомы:
- Болевой синдром. Он ощущается в виде резкой, пронизывающей боли вверху живота (немного выше пупка). В ряде случаев синдром не имеет четкой локализации, а болевые ощущения распределяются по всему животу и порой отдаются в спине. Боль несколько стихает в положении сидя с выдвижением туловища вперед.
- Тошнота и рвота. У детей старшего возраста рвота имеет обильный характер.
- Субфебрильная температура. Чаще всего она поднимается не выше 37,5 градусов.
- Диарея и увеличение частоты дефекаций.
- Сухость в ротовой полости, причем напиток улучшает положение на короткое время. Язык покрывается белесым налетом.
- Появление желтизны на кожном покрове.
Симптомы и лечение реактивного панкреатита у детей находятся в ведении педиатра, который обязательно привлечет гастроэнтеролога. При обнаружении любых симптоматических проявлениях заболевания необходимо как можно быстрее обратиться к нему. Промедление грозит серьезными осложнениями.
Наиболее характерное продолжение болезни – переход в хроническую форму. При таком развитии патологии ребенок обречен на постоянное диетическое питание. Более серьезное осложнение – недостаточность поджелудочной железы экзокринного типа, ведущая к дефициту пищеварительных ферментов. С возрастом могут провоцироваться и такие патологии, как сахарный диабет, а затем и болезни почек, сердечно-сосудистой системы.
Проявления реактивного панкреатита
Симптомы реактивных изменений в железе у детей мало специфичны.
1. Боль. Она локализуется с верхнем этаже живота. Может иметь опоясывающий характер.
2. Плохой аппетит. Ребенок может вообще отказываться от еды.
3. Диспепсические симптомы. Тошнота, рвота. Причём не приносящая облегчения. Понос без очевидной на то причины.
4. Дети плаксивы, раздражительны.
Часто родители видят источник таких симптомов в отравлении какими-то продуктами. Поэтому визит к врачу и полноценное лечение откладывается. Что только ухудшает состояние ребёнка.
Хронический панкреатит не только не проявляется у ребёнка яркой картиной, его симптомы вообще не специфичны. Поэтому, длительное время он может прогрессировать, но оставаться не диагностированным. Только однажды вдруг при стечении провоцирующих факторов он проявиться в виде острого реактивного панкреатита.
Диагностика патологии
Заболевание диагностируется путем проведения лабораторных и инструментальных исследований. Прежде всего, анализируется анамнез, позволяющий определить предисторию заболевания. Затем, проводится общий анализ крови с определением воспалительных медиаторов (лейкоцитоз, лимфопения, повышенная СОЭ и пониженный гемоглобин). Биохимическое исследование крови помогает выявить избыточное содержание специфических ферментов – липазы, амилазы, трипсина. Кал исследуется на содержание непереваренных ингредиентов пищи (особенно белковых волокон и крахмала), а также на повышение содержания жира.
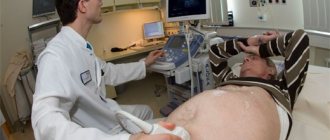
Среди инструментальных диагностических методик, прежде всего, выделяется УЗИ органов брюшной полости. По результатам исследований можно установить очаги поражения тканей поджелудочной железы, а также степень замещения железистых тканей на соединительные. Контрастная рентгенография способна выявить изменения в протоках и ЖКТ. При необходимости проводится фиброэзофагогастродуоденоскопия с использованием анестезии.
Принципы лечения
С учетом того, что рассматриваемая патология является только реакцией на определенные процессы в организме, лечение реактивного панкреатита должно быть направлено, прежде всего, на устранение первопричин, провоцирующих заболевание. Далее необходимо прекратить воспалительную реакцию и дальнейшее разрушение железистых тканей, нормализовать секреторные функции органа и стабилизировать работу пищеварительной системы. Важное место отводится симптоматической терапии, позволяющей устранить все проявления болезни.
Острый панкреатит, к которому относится его реактивная форма, требует обязательной госпитализации ребенка на срок от 6 до 25 суток в зависимости от тяжести течения недуга и эффективности лечения. Малыш должен находиться под постоянным контролем врача, что позволит исключить осложнения. В первые дни приступа обеспечивается голодная диета, вплоть до полного голодания. Затем постепенно производится переход на диетическое питание с исключением вредных продуктов.
Медикаментозная терапия
Консервативное лечение реактивного панкреатита у детей основывается на комплексной лекарственной терапии. Лекарства назначаются врачом с учетом возрастных ограничений и особенностей течения болезни. Самолечение запрещается.
Схема терапии включает прием средств следующих групп:
- Ингибиторы поджелудочной железы или препараты, нормализующие работу поджелудочной и снижающие секрецию желудочного сока, их прием дает время для восстановления пораженных тканей. Ребенку можно назначать Пирензелин, Соматостатин, Контрикал, Трасилол.
- Препараты ферментозаместительной терапии. Они содержат ферменты, которых не хватает в больном организме, но которые остро необходимы для нормального пищеварения. Выделяются такие эффективные средства, как Фестал, Мезим, Панкреатин.
- Спазмолитики. Они необходимы для устранения спазмов в протоках, то есть для обеспечения нормального оттока панкреатического сока из железы. Кроме того, спазмолитики оказывают болеутоляющее воздействие. Наиболее часто применяются Но-Шпа, Дюспаталин, Платифиллин, Спазгон.
- Дезинтоксикация. Общая интоксикация детского организма снижается за счет введения раствора глюкозы.
- Антигистаминные препараты при наличии аллергических реакций.
- Поливитаминные комплексы для общего укрепления организма.
Если острый приступ проявляется тяжело, то используются препараты, тормозящие преждевременную активацию панкреатического сока. Они же используются для профилактики хронизации процесса. В этом отношении достаточно эффективны ингибиторы протеолиза – Пантрипин, Ингитрил, Гордокс.
Диетотерапия
Чаще всего в развитии у детей данного заболевания решающую роль играет неправильное питание. Именно поэтому диета при реактивном панкреатите является важнейшим элементом комплексного лечения.
Важно! При проявлении острого приступа питание ребенка обеспечивается в особом порядке.
В течение 20-40 ч следует обеспечить голодание под контролем врача и при постельном режиме. Можно давать детям минводу щелочного типа (например, Боржоми). Объем — 5 мл на 1 кг массы тела. Дается вода 5-6 раз в сутки, в теплом состоянии, без газа.
Выход из процесса голодания производится постепенно в течение 10-12 суток. Только через 2 недели после приступа устанавливается питание в соответствии с диетой №5п. Сразу после полного голодания можно разрешить выпивание слабого чая с сухариками, а также употребление протертой каши (гречка и овсянка). На 4-5 сутки в рацион добавляются кисель, кисломолочные изделия, овощные пюре, белый хлеб вчерашней выпечки. Только через 9-11 дней можно предлагать мясо и рыбу в вареном виде, а также котлеты, приготовленные на пару. Свежие овощи и фрукты можно употреблять только через 13-14 дней.
Рацион питания
Диета и меню при реактивном типе заболевания должны контролироваться и составляться специалистом с учетом индивидуальных особенностей организма ребенка и наличия аллергических реакций к определенным продуктам. В целом при составлении схемы питания используются такие принципы:
- Кормление детей производится часто, но дробными небольшими порциями. Рекомендуется обеспечить прием пищи через каждые 3 ч.
- Продукты должны быть протертыми. Основные способы приготовления – варка, пар, тушение. Температура еды должна быть оптимальной.
- Увеличивается содержание белковой пищи. Для этого рекомендуется отварное мясо и рыба нежирных сортов, творог. Сокращается потребление углеводов, в т. ч. содержащихся в сахаре, кондитерских изделиях. Резко ограничивается употребление жиров.
При составлении меню диетического питания следует учитывать такие рекомендации:
- Подлежат обязательному запрету такие продукты: наваристые бульоны (мясные, капустные, грибные, овощные с сокогонным эффектом), жареное, маринованное, соленое, копченое, сладкое, сдоба, консерванты любых типов, колбасные изделия, специи и острые приправы, сало и жирное мясо, рыба жирных сортов. В период приступа нельзя есть свежие фрукты и овощи.
- Рекомендуемые продукты – хлебобулочная продукция грубого помола и сухари; различные супы с крупами и овощами, сваренные на основе куриной грудки; блюда из молотого или протертого постного мяса (котлеты, фрикадельки, рулеты и т. д.); рыба, приготовленная путем варки или на пару; паровые омлеты; молоко и кисломолочные изделия (кефир, простокваша, творог, нежирный сыр); сливочное и растительное (оливковое, подсолнечное) масло; овощные пюре; каши и макаронные изделия; фрукты несладких сортов; желе; кисель и компоты; чай, отвар шиповника.
Диетическое питание должно быть полноценным по энергетической ценности. Меню должно содержать разнообразные блюда и нравиться ребенку. Нельзя полностью исключать потребление жиров – их следует только значительно ограничить.
Лечение народными средствами
Определенные положительные результаты в лечении панкреатита обеспечивают такие народные средства:
- Черника. Из ее листьев готовится настой. Для этого измельченное сырье (1 ст. ложка) заливается кипятком (250 мл) и настаивается до полного остывания. Выпивается в течение суток 500 мл настоя.
- Солодка. Корень растения измельчается до порошкового состояния. Далее он смешивается с репейником и листьями одуванчика (все по 1 ст. ложке). Настаивается смесь в кипятке (300 мл) до его полного остывания. Употребляется по 20-25 мл 4-5 раз в день.
- Календула. Настой готовится из цветков растения – 1 ч. ложка на 200 мл кипятка. Выпивается эта порция в течение дня, в 3 приема.
Нетрадиционная медицина не может вылечить болезнь, но народные средства помогают повысить эффективность медикаментозной терапии. Важно понять и тот факт, что даже применение лекарственных растений должно согласовываться с врачом.
Реактивная разновидность в детском возрасте является основной формой проявления панкреатита, что обосновывается несовершенством системы пищеварения. Основная причина его появления – неправильное питание, а потому основной профилактической мерой является исключение из детского рациона трудноперевариваемых, жирных и жареных продуктов. Острое проявление данной болезни может перейти в хроническое течение при отсутствии адекватного лечения.
Диагностика и лечение
Диагностику и лечение реактивного панкреатита у детей проводит врач-гастроэнтеролог. После опроса больного и родителей с целью сбора необходимой информации (питание, перенесённые заболевания, приём лекарственных препаратов, степень выраженности симптомов, время и очередность появления) проводится осмотр юного пациента. Бледность кожных покровов и слизистых оболочек, белый налет на языке, тахикардия, низкое кровяное давление, болевые ощущения при пальпации верхних отделов живота становятся подтверждением диагноза «реактивный панкреатит».
После осмотра назначаются лабораторные исследования:
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ кала;
- УЗИ органов брюшной полости.
Не стоит забывать, что реактивный панкреатит у детей – второстепенное заболевание, первоочередным образом требуется найти причину возникновения и устранить провоцирующие факторы. Детей с диагнозом госпитализируют для всестороннего контроля за течением болезни и отслеживания изменений в самочувствии пациента.
Главным инструментом лечения панкреатита остается диета, назначенная лечащим врачом в зависимости от стадии и тяжести протекания болезни. Первые два-три дня рекомендуется вовсе отказаться от приёма пищи. Потом поврежденному органу обеспечивают покой и снятие нагрузки. Для этого прописывается приём ферментативных препаратов, призванных облегчить усвоение белков и углеводов. Важно знать, что продолжительный приём такого рода лекарственных средств приводит к снижению выработки панкреатического сока, и поджелудочная железа перестает выполнять функции!
Для купирования болевого синдрома используются спазмолитики и анальгетики. Главный признак выздоровления – ослабление или полное отсутствие боли.
Принципы правильного питания
- Главным фактором риска становится неправильное питание – обилие в рационе жирной, соленой и острой пищи (фаст-фуда).
- Негативно отражается на работе пищеварительной системы употребление газированных напитков, которые, помимо повышения кислотности желудка, оказывают механическое воздействие на стенки двенадцатиперстной кишки и провоцируют заброс содержимого в протоки поджелудочной железы. В результате таких действий активация ферментов произойдет, не достигнув пункта назначения, и запустит процесс переваривания тканей здорового органа.
- Стоит также обратить внимание на размеры порций. Переедание недопустимо. Во избежание проблем с пищеварением не нужно заставлять ребёнка есть, если он отказывается.
- Частые перекусы – злостный враг нормального функционирования органов пищеварения.
- Пищевые красители, консерванты и усилители вкуса требуется по возможности исключить из рациона ребёнка.