Диета при хроническом панкреатите в реабилитационный период после приезда из больницы в значительной степени увеличивает вероятность исцеления либо стабилизации состояния больного. Она становится основополагающим фактором в процессе лечения этой болезни.
Чаще дома происходит нарушение основ диеты, вместо необходимого строгого соблюдения основных принципов лечебного питания. Установленная диета включает дешевые продукты, не требующие долгого и тяжёлого приготовления. Главное правило: еда должна быть мелко порезана, перетёрта либо перемолота, приготовлена методом отваривания или паровой обработки.
Основные принципы питания больного
Необходимо употреблять побольше белковой пищи и одновременно исключить жирные и углеводные продукты. В первую очередь совет касается сахара, жареных, состоящих из грубой клетчатки продуктов. По возможности, начните приём витаминных препаратов. Кушать положено небольшими порциями, не реже 5-6 раз в сутки.
Общая характеристика употребляемых продуктов
Питание, которое назначают на этапе угасания, заключается в том, что употребление белков повышается до уровня, необходимого для полноценного функционирования организма пациента. Липиды и углеводные вещества представлены в виде всевозможных круп. Из меню исключаются сложные сахара, медовое, кондитерские изделия, снижается потребление соли.
Питание при хроническом панкреатите предусматривает абсолютное исключение из рациона пищи, раздражающей стенки пищевода. Сюда относят: спиртные напитки, уксусную, лимонную кислоту и прочие приправы.
Основы употребления и состав порций
Еду приготавливают посредством отваривания, тушения, запекания, отпаривания. Желательно питаться продуктами, предварительно измельчёнными в блендере либо протёртыми через кулинарное сито. Питание осуществляют в равные промежутки времени, через 3-4 часа. Еда предлагается тёплой, недопустимо поедание чересчур горячей пищи. Позиции основного дневного меню должны включать: общее количество протеинов – 120 г, липидной массы – 90 г, углеводных веществ – 350 г, и иметь энергетическую ценность не более 2700 Ккал.
Сущность диетического потребления продуктов питания
При панкреатите поджелудочной железы в момент затихания заболевания количество килокалорий, входящих в суточное количество съестного, равняется дневной загруженности организма. Кушать при панкреатите необходимо по шесть раз в день, включая в рацион продукты с послабляющими способностями.
Белки в диетическом питании
Особое значение имеет контроль за ежедневным числом поедаемого протеина, незаменимого для регенерации организма. Дневное количество потребляемого белка установлено не ниже 130 граммов, причём 70 % обязано иметь животное начало.
В рацион пациента, страдающего от хронического панкреатита, включаются говяжьи, телячьи, кроличьи, куриные, индюшачьи белки. Запрещены к потреблению: бараньи, свиные, гусиные, утиные и протеины дичи. Если пациент постоянно ощущает болезненность в эпигастрии, кушанья из мяса необходимо порубить и отварить либо приготовить в пароварке. Категорически запрещается употреблять печёное, тушёное, жареное мясо или рыбу. Учитывайте требование, что мясное и рыбное должно быть постным, показано употреблять домашний творог. Выполнение рекомендаций помогает функционировать печени пациента на нормальном уровне, предотвращает видоизменение органа на фоне заболевания панкреатитом.
Из-за плохой переносимости больными воспалением поджелудочной железы не рекомендуется применять молоко в виде самостоятельного блюда. Лучше вводить продукт в состав круп, супов, киселей. Если человек не представляет жизни без кружки молока, пить напиток нужно мелкими глоточками по полстакана в день.
Благоприятными свойствами при панкреатите обладают кефир и сыворотка. Сыр противопоказан, либо в минимальной дозе при улучшении самочувствия.
Запрещено употреблять яйца целиком, исключительно в виде добавок и паровых омлетов из белка. Протеины поступают в организм пациента с рисовой крупой, манкой, овсяной и гречневой кашами, макаронами, черствым хлебом, сухариками. Бобовые при панкреатите воспрещены.
Жиры в питании больного панкреатитом
Диетический режим, назначенный больному воспалением поджелудочной железы, должен ежедневно включать 71 г жиров, 20% из которых – жиры растительного происхождения. Употреблять в пищу в виде добавки либо дополнением к другим продуктам.
Масло добавляют в уже приготовленную пищу, а постное масло лучше не использовать. Недопустимо применять при приготовлении маргарины, смалец, прочие кулинарные жиры.
Углеводы при диетическом питании
Максимальное количество потребляемых в день углеводов не должно превышать 350 г. В пределах указанной нормы допустимо использовать: сахар, мёд, варенье, сироп. Разрешено кушать: сухарики, манную, овсяную, гречневую, перловую, рисовую кашки, макароны. Больным разрешается применение в пищу картошки, морковки, свёклы, тыквы, кабачков, патиссонов. Овощи необходимо готовить паровым способом либо отваривать. Желательно впоследствии протереть, смешав с крупами.
Пациентам, соблюдающим диету, не разрешаются сырые фрукты. Дозволено поглощать запечённые, протёртые через сито плоды, готовить компоты и кисели. Большую пользу при данном заболевании приносят сухофрукты, сваренные в виде компотов.
Диета при заболевании поджелудочной железы, печени, желчного пузыря или желудка (рецепты)
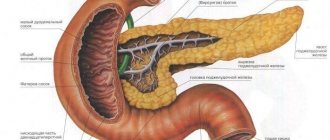
Поджелудочная железа в человеческом организме отвечает за выработку особого вещества – инсулина, а потому является важным органом. Благодаря инсулину происходит регулирование обмена сахара в организме. Сбой этого процесса может привести к серьезному заболеванию – сахарному диабету.
Диета при заболевании поджелудочной железы поможет наладить ее работу и избежать многих рисков.
Как проявляется заболевание?
Сок поджелудочной железы вместе с желчью направляется в двенадцатиперстную кишку. В нем находятся особые ферменты, которые играют важную роль в пищеварении. Они отвечают за расщепление белков, жиров и углеводов. При заболевании поджелудочной, а также печени, желудка или желчного пузыря, пища будет плохо перевариваться и усваиваться.
Действие всех органов строго взаимосвязано. Например, панкреатит (воспаление поджелудочной железы) может возникнуть, как следствие болезни другого органа пищеварительной системы, а также после перенесенного сифилиса, туберкулеза или атеросклероза. Правильная диета в таком случае – основное условие выздоровления.
При заболеваниях поджелудочной железы могут наблюдаться такие симптомы :
- вздутие и изжога;
- икота и отрыжка;
- рвота и запоры;
- слабость, болевые ощущения в области желудка;
- в крайних случаях желтуха и кишечное кровотечение.
Обострение заболевания происходит при употреблении алкоголя, а также переедания после предварительного голодания. Также причиной обострения могут быть инфекционные заболевания (ангина, грипп) или психические травмы.
Диета при заболеваниях органов пищеварения
В период ремиссии больному рекомендуется частое питание (около 5 раз в день) небольшими порциями. Следует исключить продукты, которые приводят к запорам, наоборот, лучше ввести продукты, способствующие послаблению.
Планируя свое меню, следует ввести в него продукты, содержащие витамины, белки и углеводы. Количество жиров нужно уменьшить. Белки можно получить, употребляя нежирное мясо, рыбу или молочные продукты. Углеводы в организм могут поступать вместе с медом, сладкими фруктами и овощами, крупами и сахаром. При заболевании печени и желчного пузыря необходимо ограничить употребление соли до 9-10 грамм.
Меню пациентов, страдающих от заболевания желудка или поджелудочной железы, может быть составлено следующим образом:
| Завтрак | Обед | Ужин |
| Cырники из нежирного творога | Легкие супы | Омлет |
| Каша (на выбор – гречневая, рисовая или манная) на молоке с сахаром | Отварная курица или телятина | Любая каша (без масла) |
| Отварная рыба или мясо с картофельным пюре | Различные крупы | Овощное пюре и рыбу |
| Котлеты из капусты | Овощи | Творог |
| Докторская колбаса | Свежие фрукты и ягоды | Чернослив и изюм |
| Чай с медом | Компот и кисель | Кефир |
Рецепты можно разнообразить по собственному усмотрению, однако соблюдать рекомендации врача.
Следует помнить, что при заболеваниях желчного пузыря или поджелудочной железы пища всегда должна быть свежей, а питье – теплым. Нельзя употреблять холодные напитки и алкоголь, а также жирное и жаренное.
Диета при панкреатите
Если болезни поджелудочной железы имеют острую форму, назначается более жесткая диета. Панкреатит в таком случае диагностируется по жалобам больного на сильные боли в животе, отдающие в спину. Наблюдается общая слабость, падение давления, может повышаться температура тела, присутствовать рвота или изжога.
https://youtu.be/U_saweKkDTk
Лечение острых заболеваний печени, желудка и других органов пищеварения должно проводиться под наблюдением врача по следующей схеме:
| 1 — 3 день | Запрещается принимать любую пищу. Для поддержания организма вводится только раствор глюкозы. |
| 4 день | Диета, включающая максимально низкокалорийные продукты. |
| 5 — 6 день | Можно разнообразить меню и повысить калорийность продуктов. Диета при заболевании поджелудочной железы или печени может включать до 200 грамм углеводов, 10-15 грамм молочных и растительных белков, жиры пока исключаются. |
| 7 день | Рецепты блюд могут содержать 250 грамм углеводов, 15 грамм жиров, 60 грамм белков. Калорийность увеличивается постепенно, однако готовить следует без соли. |
Рецепты не должны включать соль, жирную пищу, рыбные или мясные бульоны, продукты, вызывающие вздутие или повышающие секреторную функцию желудка. Меню должно быть рассчитано на прием пищи 7-8 раз в день. Обязательно необходимо включить в рацион продукты, богатые витаминами В и С, употреблять сахара (легкорастворимые в воде углеводы).
Болезни печени и поджелудочной железы предполагают употребление большого количества жидкости в день – около 2,5 литров. Предпочтение нужно отдавать отвару шиповника, черной смородины, клюквенному морсу. Рецепты блюд могут содержать мед или варенье.
Лечащий врач составит более подробное меню и даст конкретные рекомендации. Следуя им, можно постепенно прийти к ремиссии.
lediveka.ru
Блюда, разрешенные при панкреатите
К первым блюдам, разрешенным при панкреатите, относят:
- супы с добавлением гречихи, риса, пшена, перловки;
- супы на овощном отваре;
- каши с молоком;
- бульоны из постного мяса и рыбы;
- сладкие фруктовые супы.
Ко вторым:
- отварная говядина, птица, рыба;
- яичница в качестве парового омлета.
В список злаковых попадают: всевозможные каши, макаронные изделия, хлеб, подсолнечное масло. Из молочного разрешено: молоко, творожные блюда, кефир, сыворотка, йогурт, масло. В ограниченном количестве допускается употребление конфитюра, изделий из мёда, сахара и сахарозаменителей. Позволено принимать в пищу запечённые и протёртые ягодки, фрукты, отварную морковь и свёклу. К разрешенным напиткам относят: чай с добавлением молока, соки из фруктов и овощей.
Диета N1 Певзнера
Диетическое меню Певзнера рекомендуется к соблюдению при пептических язвах двенадцатиперстной кишки и гастрите с повышенным выделением желудочного сока. Диета, достаточно щадящая, подходит для питания при заболевании поджелудочной железы. Продукты, которые можно кушать: молоко, творог, сметана, сыр, почти все типы овощей и фруктов, крупы, мясо и рыба с низким процентом жирности.
Общие рекомендации по диете для людей с больным желудком:
- В период обострении и после него ( в течение месяца) пища должна быть протертой или мелко порезанной;
- Хорошо пережевывать еду обязательно, даже после обострения, лучше избегать больших кусков;
- Пищу принимать не меньше 5 раз в день;
- Избегать перекусов;
- Следить за тем, чтобы в рационе было достаточное количество витаминов групп А,В,С, можно принимать поливитамины;
- Еда должна быть умеренной температуры, никак нельзя есть холодную пищу.
Не рекомендуется есть: консервированные продукты, жирную рыбу, мясо, легкоусвояемые углеводы, соленья, острые приправы, сало, колбасы, жирные сыры.
Примерное меню на день – желательно соблюдать всю неделю:
- Завтрак: 1 яйцо, манная каша;
- Ланч: сушеный тост или хлебец с маслом и медом;
- Обед: молочный суп с гречневой крупой, творог;
- Полдник: фруктовое пюре;
- Ужин: баклажанные котлетки на пару с отварным рисом.
От употребления какой пищи необходимо полностью отказаться
Категорически запрещены варианты жареных блюд.
Забудьте о применении в пищу перечня продуктов:
- Алкоголь, газировка, квас, растворимый и молотый кофейный напиток, какао, соки из винограда.
- Мясо свиньи, шпик, бекон, сало, семга, лосось, сельдь.
- Копченые, острые или жареные продукты, пища быстрого приготовления, фаст-фуд.
- Фасоль, горох, бобы, любые виды грибов, зелень шпината, щавеля, все сорта лука.
- Хлебобулочные, кондитерские изделия из сдобы, слоёного теста.
- Кондитерские изделия из шоколада, кремов, сладкую консервацию, замороженные десерты.
- Фрукты, содержащие много сахаров из семейства фиговых, виноградных, банановых, финиковых.
- Куриные яйца в любом виде, пряности и приправы.
Примерное меню при панкреатите
Примером питания при воспалительном процессе в поджелудочной железе послужат подобные варианты.
Пример №1
Завтрак: вареное говяжье мясо, молочная овсянка, чай с молоком.
Второй завтрак: омлет из белков двух яиц, яблоко, запечённое с мёдом и орехами, настой из шиповника.
Обед: суп, паштет из говядины, спагетти, компот из сушёных яблок.
Полдник: творожная запеканка и чай.
Ужин: отварная рыба, чай.
Пример №2
Завтрак: картофельное пюре, вареная курица, чай или кисель.
Второй завтрак: творожок и банановое суфле.
Обед: молочный суп, макароны с паровыми котлетами, кисель.
Полдник: рисовая молочная каша, компот из сухофруктов.
Ужин: манник и напиток из шиповника.
Пример №3
Завтрак: каша из риса или гречки, паровой омлет, чай.
Второй завтрак: запечённое яблоко, компот с галетным печеньем.
Обед: мясной суп-пюре, сухарики, отварная рыба, протёртая свёкла.
Полдник: овсянка с ягодами, йогурт.
Ужин: паштет из отваренной рыбы, картофельное пюре, кефир.
Пример №4
Завтрак: пшеничная каша, паровая котлета, морс.
Второй завтрак: отварное куриное мясо, пюре из овощей, чай.
Обед: суп из кабачков и тыквы, домашняя колбаса на пару, картофельное пюре, напиток из шиповника или сухофруктов.
Полдник: паровые котлеты, макароны, обезжиренный творог, компот.
Ужин: запечённый кролик в сметанном соусе, овсяная каша без соли, отварная свёкла с орехами, кисель.
Помните о вреде переедания. Есть необходимо часто и понемногу. При условии соблюдения принципов правильного питания при панкреатите ощутимо улучшается эффективность лечения заболевания.
То, как мы выглядим, зависит от того, что мы едим. И это не просто пословица, а факт. Ведь клетки кожи обновляются через каждые 35 дней, а значит на их внешний вид влияют потребляемые нами продукты питания.
Правила питания при диете N o 5
При заболеваниях гепатобилиарной системы есть общие рекомендации, которые уменьшат выраженность воспалительного процесса:
- убрать из рациона продукты, которые повышают секрецию желудочного сока. Это овощи с эфирными маслами (чеснок, лук, редька, редис, сельдерей), наваристые бульоны, вяленые и копченые продукты;
- должны исключаться компоненты, которые механически раздражают слизистую ЖКТ. К таким продуктам относятся овощи с грубой клетчаткой, мясо с прожилками и сухожилиями, хлебобулочные изделия из муки грубого помола;
- блюда готовятся в пароварке или отвариваются. Запекать можно только, если заболевание находится в стадии ремиссии, есть образовавшуюся корочку нельзя;
- объем тугоплавких и плохо расщепляющихся жиров снижается, они заменяются на растительные масла. При воспалении поджелудочной и отложении камней в желчном пузыре должно быть в рационе уменьшено общее количество жиров;
- из рациона убираются продукты с высоким количественным показателем пуринов. Это мясо молодого стока, печень и другие субпродукты, сардины, тунец, сельдь, шпроты, лосось, креветки, морепродукты, сушеные белые грибы, дрожжи, копченый угорь;
- ограничивается употребление поваренной соли, поскольку она влияет на качество желчи (вызывает ее загустение), что замедляет ее отток;
- увеличивается в рационе количество продуктов, обладающих липотропными свойствами (говядина, нежирная рыба, творог, сыворотка, греча, соевая мука). Благодаря этому нормализуется липолиз в клетках печени и снижается вероятность развития жирового гепатоза;
- питание обязательно дробное, чтобы желчь и ферменты не скапливались в железах, а выбрасывались в двенадцатиперстную кишку. При панкреатите рекомендуется есть каждые два часа, но порциями по 50–100 грамм;
- в период рецидива, а также при сильном воспалении печени и поджелудочной железы все продукты должны перетираться, чтобы ускорить их расщепление и снизить механическую нагрузку на пищеварительный тракт.
Что представляет собой гастрит?
Однако от питания зависит не только состояние кожного покрова, но и внутренних органов. Очень часто страдает именно желудок, и наиболее распространенным заболеванием является гастрит.
При гастрите наблюдается воспаление стенок желудка. Однако причины самого воспаления могут быть различными.
Виды гастрита:
- Острый. Симптомы гастрита (боли, тошнота, рвота, вздутие живота, изжога и отрыжка) проявляются в течение нескольких часов или дней.
- Хронический. Болезнь находится то в стадии обострения, то — в ремиссии.
В последнее время возникновения гастрита связывают с хеликобактер пилори — бактерией, которая способна выживать в желудочном соке. Однако не стоит ее сильно бояться.
Дело в том, что она есть практически у каждого человека. Но вот играть против вас она начнет только тогда, когда вы обеспечите ей должные условия (к примеру, неправильное питание).
При подозрении на гастрит нужно немедленно обратиться к гастроэнтерологу. Он назначит вам осмотр слизистой оболочки желудка с помощью фиброгастроскопа. Эта процедура не очень приятная, но пережить ее можно.
Главное, за день ничего не кушать, чтобы желудок был пустым. Иначе начнется рвота. Во время ФГДС врач при необходимости сделает забор желудочного сока или небольшого кусочка слизистой желудка с целью лабораторного исследования.
Как видим, гастрит является достаточно серьезным заболеванием, которое намного легче вылечить на ранней стадии. Поэтому не пренебрегайте диагностикой.
Диета № 2
Стол номер 2 рекомендуется употреблять при таких заболеваниях, как гастрит с пониженной выработкой желудочного сока или полным отсутствием кислотности, так же помогает при хронических колитах, не подходит для лечения болезней поджелудочной железы.
Список продуктов, которые можно употреблять: яйца, молоко, творог, ряженка и другие кисломолочные, мясо и рыба с низким содержанием жира, крупы, бобы, грибы, протертый сыр, овощи и фрукты в любом виде, вчерашний хлеб, небольшое количество ветчины с малым содержанием жира, молочная колбаса, сахар, мед, мармелад, какао, чай, кофе.
Панкреатит: причины и симптомы
Продолжая изучать органы желудочно-кишечного тракта, нельзя не остановиться на поджелудочной железе. Об этом органе знают далеко не все люди.
Кстати, причиной панкреатита (воспаления поджелудочной железы) чаще всего является злоупотребление алкоголем.
Ошибочно полагать, что наибольший удар наносится печени. Если у печени есть защитные ферменты, то у поджелудочной железы их нет. Поэтому защититься от токсинов она не может.
Если продолжать изучать причины панкреатита, то можно выделить неправильное питание. Жареные и мучные продукты заставляют поджелудочную железу работать на полную, заставляя производить ферменты. Конечно, она будет справляться с такой работой, но до поры до времени. Однажды этот орган может дать сбой.
Симптомы панкреатита:
- тошноты
- изжога
- нарушения функционирования кишечника
Кроме этого, на поджелудочную железу негативно влияет прием лекарств, особенно гормональных. Именно поэтому панкреатит может быть диагностирован и подросткам, и молодым девушкам.
А сбой в работе поджелудочной железы приводит к развитию не менее опасного заболевания — сахарного диабета.
Поэтому помните, что все внутренние органы взаимосвязаны друг с другом, и нужно заботиться о состоянии всего организма.
Диета № 3
Третья диета Певзнера рекомендуется к применению при таких проблемах ЖКТ, как запоры, связанные с расслаблением кишечника (атонических), подходит для корректировки питания при болезнях поджелудочной железы.
Продукты, которые можно употреблять: овощи, фрукты, все, что содержит клетчатку и заставляет работать желудочно-кишечный тракт, мясо и рыба с низким процентным содержанием жира, морепродукты в ограниченном количестве, все виды кисломолочных, черный хлеб, сухофрукты. В рацион необходимо ввести большое количество свободной жидкости (воды, овощных и фруктовых соков, отвара шиповника), в этом случае она поможет восстановлению ЖКТ.
Необходимо исключить из рациона: кисели, различные вязкие (особенно крупяные) супы, жирные, зажаренные блюда, консервы, продукты копчения, соленья, крепкий чай, кофе, какао.
Примерное меню на день:
- Завтрак: 2 печеных яблока, стакан молока;
- Ланч: омлет из 2 яиц;
- Обед: рулет картофельный с отварной куриной грудкой, салат из отварных овощей;
- Полдник: пюре из груши и персика, стакан ряженки или кефира;
- Ужин: пустой суп на легком рыбном бульоне с тефтельками.
Питание при при гастрите и панкреатите
Диета при гастрите
В острой форме гастрита нужно воздержаться от еды, но не забывайте пить воду без газа. На второй день можно включить в рацион кисели, овсяные каши на воде и яйца всмятку.
Помните, что диета при гастрите зависит от того, пониженное или повышенное кислотообразование у вас.
Продукты, слабо стимулирующие выработку желудочного сока:
- творог
- вареное мясо и рыба
- пюре из картофеля, цветной капусты и моркови
- каши
- овощные супы
Продукты, сильно стимулирующие выработку желудочного сока:
- газированные напитки
- кофе
- соленые блюда
- яичный желток
- мясные бульоны
- специи
При гастрите нельзя комбинировать белковые с продукты с продуктами, которые богаты углеводами. Также помните, что больному желудку нелегко справиться с грубой клетчаткой.
Диета при панкреатите
При панкреатите пациенту нужно голодать 3 дня, а диета вводится только с 4-ого дня. Пищу нужно употреблять 5-6 раз в стуки, исключив при этом перекус.
Жесткую диету необходимо соблюдать не менее 8 месяцев. Затем, почувствовав облегчение, можно баловать себя запрещенной пищей, однако нужно не забывать об основах правильного питания.
Уделяйте внимание способу приготовления продуктов — их нельзя жарить. Лучший вариант — купить пароварку, в которой можно готовить и овощи, и мясо, и рыбу. В противном случае, варите или запекайте продукты.
Большой вред поджелудочной железе наносят жиры (сливочное и растительное масло), прошедшие термическую обработку. Поэтому их добавляйте только в готовые блюда в холодном виде.
Как видим, правильное сбалансированное питание способно предупредить множество недугов желудочно-кишечного тракта.
В 21 веке, торопясь успеть многое, люди забывают о здоровье. Перекусы на бегу, некачественная пища, употребление вредной для организма еды, стресс, вредные привычки – приведён далеко не полный перечень, входящий в число факторов, влияющих на желудочно-кишечный тракт в частности и на общее состояние в целом.
Подобное происходит из-за поверхностного восприятия состояния здоровья. Люди собственное невнимание оправдывают отсутствием свободного времени. Не всегда оправдание справедливо.
Следствием влияния вышеперечисленных факторов на ЖКТ становится одновременное обострение гастрита и панкреатита. Нормализовать процесс пищеварения поможет лишь правильно составленная и подобранная для конкретного случая диета при панкреатите и гастрите.
Различия диетических столов при заболеваниях
Диета является составной частью комплексного лечения при патологии органов пищеварения. С этой целью разработан целый комплекс диетических столов для каждого заболевания, учитывающих стадию и тяжесть болезни. Применяются эти диеты и в настоящее время. При гастродуодените назначается стол № 1 по Певзнеру, при панкреатите — стол № 5п. На некоторых этапах эти рекомендации становятся общими, и при хроническом воспалении поджелудочной железы, например, в стадии стойкой ремиссии используется стол № 5Б. Он напоминает по содержанию диету, которой лечат дуоденит.
Установлена зависимость между частым употреблением определенной еды и развитием конкретной патологии. Если в рационе превалируют жиры и много специй, это приводит к острому панкреатиту. Большое количество жиров и углеводов с недостатком белков вызывает гипоацидный гастрит — воспаление слизистой желудка с низкой кислотообразующей функцией органа. Низкое количество белка в рационе является также фактором риска для развития панкреатита. Поэтому питание является важной составляющей здоровья.
Тяжелые заболевания, которые есть у пациента, — эрозивный или язвенный гастрит, холецистит — вызывают рецидив панкреатита при любой погрешности в диете.
Гиперацидный гастрит и панкреатит
Меню и используемые продукты для приготовления блюд при наличии у пациента гастрита с повышенной кислотностью в сочетании с панкреатитом практически полностью совпадают с диетическим питанием при панкреатите. С особой тщательностью нужно подходить к ограничению слишком кислой и перебродившей еды — кисломолочных и квашеных продуктов, а также фруктов. При их употреблении может усилиться изжога, начнет болеть живот. При повышенной секреции желудка важно включать в рацион молоко и молочные каши.
Гипоацидный гастрит
Диета при панкреатите и гипоацидном гастрите более сложная, и ее нужно соблюдать, вводя постепенно некоторые продукты. При воспалении желудка и двенадцатиперстной кишки с низкой или нулевой кислотностью необходимо стимулировать секреторную функцию слизистой, чтобы повышать кислотность. С этой целью допустимо употребление кофе, какао, чая. Но в таких случаях возможно обострение панкреатита, при котором они противопоказаны. Молоко и продукты из него, а также молочные каши полностью исключаются: они ощелачивают и способствуют снижению и без того низкой кислотности желудочного сока.
Пищу измельчают в обязательном порядке. Еда не должна травмировать слизистую — это важно и при гастрите, и при панкреатите.
Общие советы по организации питания при панкреатите и гастрите
Советы при заболеваниях схожи. При рассмотрении анатомического расположения внутренних органов заметно, что поджелудочная железа располагается прямо над желудком. Плохое функционирование поджелудочной железы вызывает воспалительный процесс желудка, нарушается баланс щелочи и кислот – результатом становится ухудшение работы поджелудочной железы.
При таком круговороте процессов пищеварительной системы выделим основные рекомендации при обострении гастрита и панкреатита:
- Необходимо тщательно измельчать пищу при приготовлении, при употреблении – тщательно пережёвывать.
- Предпочтение при готовке отдают блюдам паровым, запеченным, сваренным или тушеным. Любителям блюд с золотистой корочкой стоит позабыть о собственной слабости к подобной пище, использовать фольгу при запекании.
- Питаться следует часто, кушать маленькими порциями с ладошку.
- Употребляемая еда принимается теплой.
- Лучше отказаться от привычки запивать еду жидкостью, попить лучше спустя час после основного приема пищи.
- Потребуется выработать определенный режим питания и строго его придерживаться, не давая послаблений.
- Перед сном не стоит наедаться, лучше последний прием пищи организовать за пару часов до отдыха.
В нынешнее время гораздо проще вести здоровый образ жизни, питаться правильно, на помощь приходят кухонные приборы – блендер и пароварка, дело лишь в желании питаться правильно.
Диетотерапия подразумевает определенный список дозволенного и запрещенного перечня продуктов. Ограниченное употребление некоторых продуктов пойдет на пользу при любом заболевании пищеварительной системы.
Какие продукты употреблять разрешено
Допустимые продукты при обострении панкреатита и гастрита:
- Нежирное мясо, к примеру, курица, кролик, индейка или телятина. При гастрите возможно съесть маленький кусочек говядины, при панкреатите жесткое мясо не рекомендуется
- Жидкие супы (с фрикадельками, куриный, гречневый, овощной, вермишелевый). Диета при обострении гастрита чуть отличается, бульоны входят в перечень рекомендуемой пищи, при панкреатите кушать разрешено лишь легкие отвары на основе овощей.
- Хлеб разрешено употреблять вчерашний, лучше из цельных зерен, рекомендуется слегка подсушить либо кушать в виде сухарей.
- Нежирные сорта рыбы.
- Кисломолочные продукты: кефир, творог, сыр. При гастрите с повышенной кислотностью от молочной продукции лучше отказаться.
- Яйца.
- В небольших дозах, по чайной ложке, допустимо рафинированное подсолнечное, тыквенное, оливковое масло, разрешено добавлять по 30 граммов сливочного, к примеру, в кашу.
- Крупы – гречневая, овсяная и ячневая, рисовая и манная.
- Макаронные изделия в малых количествах.
- Фрукты – яблоко, груша, банан, к примеру, в виде желе, компота или киселя, яблоко можно запекать в духовом шкафу.
- Овощи – тыква, кабачок, помидор. При панкреатите богатые клетчаткой овощи есть нельзя, при обострении гастрита овощи, наоборот, рекомендованы к употреблению.
- Из сладостей основной разрешенный продукт – мед, сухое печенье.
Мёд при гастрите, обволакивая стенки желудка, оказывает благоприятное воздействие при любой форме обострения. Он обладает антибактериальным, заживляющим, противовоспалительным и успокаивающим свойством. Медовые составляющие улучшают пищеварительный процесс и снижают кислотность. Мёд – разрешенный продукт, разрешается употреблять просто по ложке в день натощак.
Какие продукты употреблять запрещено
Диета при гастрите и панкреатите более, чем строгая, в оправдание отметим – соблюдение покажет плодотворный результат через небольшой временной промежуток.
Запрещены продукты:
- жирная рыба и мясо;
- грибы;
- капуста, щавель, шпинат, редька, редис, бобы;
- кукуруза;
- семечки и орехи;
- колбасные, копченые, консервированные, маринованные изделия;
- специи;
- черный хлеб;
- сдобные и кондитерские изделия, выпечка;
- алкогольные напитки;
- кофе;
- мороженое;
- молоко.
Меню представляется разнообразным, при употреблении однообразной пищи возникает дефицит питательных веществ, наблюдается ухудшение самочувствия в целом. Не нужно останавливаться на соблюдении диеты при появлении первых улучшений.
Врач после необходимых обследований установит верный диагноз и назначит лечение, включающее соблюдение правильного питания. Допустимо съесть продукт из разрешенного перечня, но не стоит самостоятельно подбирать рацион питания.
Гастроэнтерологи при составлении диеты отталкиваются изначально от уровня кислотности в желудке. При повышении – стоит ограничить употребление продуктов, провоцирующих повышение, при пониженном уровне – следует отдать предпочтение тому, что увеличит выработку кислоты.
Рацион питания при болях в желудке
Когда желудок начинает болеть, это чаще всего воспринимают как временное неудобство – принял таблетку обезболивающего, подождал, и можно опять портить себе здоровье фастфудом, крепким алкоголем и прочими не слишком полезными продуктами. Однако уже на этом этапе стоит задуматься о правильности своего питания, чтобы не пришлось потом обращаться к врачу с тяжелыми симптомами и получать страшный диагноз, обрекающий на месяцы и годы соблюдения диеты.
При сильной боли в желудке гастроэнтерологи рекомендуют избегать приема пищи в течение суток, до успокоения боли или до медицинской консультации. В это время можно пить теплую воду, некрепкий чай без сахара, негазированную минеральную воду. По истечении суток организму требуется полноценное щадящее питание, способное помочь ему справиться с заболеванием. Лучший помощник для больного – знание своего диагноза, поэтому только доктор конкретно укажет, что можно есть, когда болит желудок, а от чего точно стоит отказаться.
Режим питания
Важнейшей частью диеты можно назвать соблюдение культуры питания. Для этого необходимо:
1. Назначить фиксированное время для приемов пищи.
2. Участить питание и уменьшить разовые порции. Для профилактики заболеваний желудка необходимо трехразовое питание, в диете при хронических болезнях используется четырехразовое, полгода после обострения – пятиразовое, после 3 недель – шестиразовое питание.
3. Отделить питье охлажденных жидкостей или пищи (молоко, сок, напитки, вода, мороженое) от приема твердой еды с обилием белка и грубых углеводов 2-3 часами перерыва. При наличии установленных заболеваний желудка лучше вообще отказаться от них. Во время обострений нельзя употреблять пищу холоднее 15 °C.
4. Избегать горячих блюд или напитков. Максимально допустимая температура, с учетом охлаждения во рту – 65 °C.
5. Тщательно пережевывать пищу, не заглатывать ее резко. В питании больных используется измельченная пища, после обострения – перетертая на терке или даже через сито.
При болях в желудке можно кушать:
- каши, разваренные в полужидкое состояние и протертые через сито – манную, рисовую, гречневую, овсяную. Варить каши лучше на молоке, не добавляя соли и масла;
- вермишель, макароны;
- супы – крупяные, слизистые, на овощном бульоне;
- хлеб – белый, вчерашний, просушенный в духовке, или белые несдобные сухари;
- яйцо всмятку или омлет, приготовленный на пару;
- овощи в сваренном и измельченном до состояния пюре виде – картофель, морковь, свеклу, тыкву, кабачки, цветную капусту;
- отварное мясо и рыбу нежирных сортов – измельченное в виде котлет, пюре и других блюд;
- отвар шиповника и некрепкий чай.
При боли в желудке категорически нельзя есть:
- жирное мясо и рыбу;
- острые, соленые блюда, соусы и приправы;
- жареные блюда в панировке;
- овощи с обилием грубой клетчатки – белокочанную капусту, редис, редьку, лук и так далее, особенно в сыром виде;
- яйца вкрутую или зажаренные с образованием грубой подгоревшей корки;
- все животные жиры и маргарины, кроме сливочного масла высокого качества (в том числе топленого);
- копченые продукты и консервы, приготовленные с использованием копчения или жарки, то есть все, кроме диетических;
- несушеный черный хлеб и сдобу;
- алкоголь в любом виде.
Дополнительные рекомендации по питанию и запреты зависят от симптомов, сопровождающих болезнь, и диагноза:
1. Водянистый понос и боль в желудке и кишечнике, бурление в животе, рвота – признаки пищевого отравления или бактериального заражения.
2. Боль в животе выше пупка, тошнит, мучает изжога, отрыжка, диарея – гастрит с повышенной кислотностью.
3. Если боль сопровождается постоянной тяжестью в желудке, гнилостной отрыжкой и запахом изо рта, поносом или запором – это признак гастрита с пониженной кислотностью.
4. Когда желудок сильно болит после еды или утром натощак, преследует рвота, запоры, в выделениях присутствует кровь – нужно срочно обращаться к врачу. В лучшем случае это симптомы геморрагического или эрозийного гастрита, но скорее всего – язвы желудка или двенадцатиперстной кишки.
5. Если тошнит, мучают сильнейшие боли в поджелудочной железе (болит в области чуть левее желудка, отдает в спину), диарея с явными остатками непереваренной пищи в кале, есть горечь и белесый налет во рту – нужно вызывать скорую помощь. Панкреатит в период обострения – смертельное заболевание, кроме того, быстро приводящее к осложнениям.
Как питаться при разных заболеваниях?
Когда болит желудок, назначается одна из трех диет:
- Для людей с повреждениями желудка или двенадцатиперстной кишки эрозивного, механического и язвенного характера, а также при воспалении на фоне повышенной и нормальной кислотности.
- Питание для больных с пониженной кислотностью желудка.
- Для лечения панкреатита, холецистита, при болезнях печени и желчного пузыря.
Приводимые рекомендации к каждой из диет дополняют общие, показывая, что можно и нужно есть для излечения или уменьшения симптомов, а от какого питания произойдет обострение заболевания.
1. Диета при высокой кислотности желудка.
Используется в лечении язв, пищевых и бактериальных отравлений, гастритов всех типов, кроме анацидного и гипоацидного, а также в качестве щадящего питания при любых механических или химических повреждениях ЖКТ. Ее предназначение – обеспечить отсутствие механических и химических раздражителей для слизистой оболочки. Рекомендуется кушать:
- блюда на основе молока, кипяченое молоко, слабокислые кисломолочные продукты, творог, сыр – натуральные антациды. Кроме случаев бактериальных отравлений и непереносимости лактозы (для молока);
- сливочное масло, рафинированное растительное масло (лучше всего оливковое);
- не кислые фруктовые и овощные соки, кисели, крепкий чай, минеральную воду без газа;
- сладкие фрукты без кожуры;
- отварную печень;
- икру осетровых (в разумных количествах).
Обратите внимание! Наличие таких симптомов как: 1. горечь во рту, гнилостный запах; 2. частые расстройства ЖКТ, чередование запоров с диареей; 3. быстрая утомляемость, общая вялость;
свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас, так как гельминты, обитающие в пищеварительном тракте или дыхательной системе…
По мнению врачей…»
Исключаются из питания:
- каши и блюда, произведенные из кукурузы, проса, ячменя и бобовых;
- ржаной и отрубной хлеб в любом состоянии;
- маринованные, квашеные продукты и напитки, грибы;
- грибные, мясные, рыбные бульоны и блюда на их основе;
- напитки с высокой кислотностью, кислые фрукты, овощи, уксус;
- газированную воду, квас, кофе без молока, шоколад.
Исключают соль и жирные рекомендованные продукты – яйца, сметану. Если тошнит от избытка кислоты – вне периода обострения можно выпить мятный чай. Если произошла существенная потеря электролитов вследствие рвоты и диареи после пищевого отравления (без повышенной кислотности), к больному временно не применяют ограничения на соленья, маринады и кисломолочные изделия.
2. Питание при низкой кислотности желудка.
Назначается для коррекции пищеварения у больных анацидными или гипоацидными гастритами. Она предназначена для мягкого стимулирования секреции желудочных желез в сочетании с отсутствием сильных механических раздражителей. Рекомендуется употреблять:
- все мягкие кисломолочные блюда, кумыс;
- растительные масла, сливочное масло;
- нежное мясо или рыбу, жаренное без панировки, тушеное, запеченное;
- обезжиренные мясные и рыбные бульоны и блюда на их основе;
- зрелые мягкие фрукты без грубой кожицы или семян;
- протертые, запеченные, сваренные овощи;
- овощные, фруктовые, ягодные соки, кофе, какао, чай с лимоном, газированную минеральную воду (посоветовавшись с врачом).
Нельзя кушать:
- бобовые;
- цельное неразбавленное молоко, молочные супы;
- сырые непотертые овощи (кроме томатов);
- тяжелые для желудка сладости – финики, инжир, шоколад.
Ограничивают соль, рекомендованные жиры, каши на основе кукурузы и ячменя, квас и виноград. После того как боль исчезнет, в рацион можно добавить маринады для усиления образования кислоты.
3. Для лечения панкреатита и холецистита.
Применяется особая диета, максимально щадящая к печени, поджелудочной железе и желчевыводящим протокам. Ее особенность – заметное превалирование белковой составляющей над жиром и углеводами, максимальное исключение простых углеводов. Основу рациона составляет нежирное отварное измельченное мясо или рыба, протертая жидкая каша на молоке, в остальном он состоит из сплошных запретов. Можно есть кисломолочные продукты, цельное молоко (после проверки на аллергию), запеченные яблоки, несладкие кисели и компоты.
Категорически запрещено есть при боли в животе:
- пшенную, ячневую кашу, все крупы в рассыпчатом виде, бобовые, кукурузу;
- любые овощи и фрукты в сыром виде, грибы;
- мясные бульоны и блюда на их основе;
- маринады, квашеные продукты, пряности;
- печень, почки, мозг, сердце;
- кофе, какао, газированные напитки;
- все сладости.
Ограничивают: огурцы, зелень, сладкие запеченные фрукты, жиры, желтки яиц (1 в день), пшеничную кашу.
Первые 2-3 недели после обострения боли необходимо строго соблюдать правила питания и готовки пищи, постепенно можно делать некоторые послабления – перейти с перетертой пищи на измельченную, с сухарей – на слегка подсушенный хлеб, ввести в рацион более грубые продукты. Через полгода-год (при язве иногда дольше) переходят на менее жесткую диету, избегая употреблять только еду, способную вызвать боль.
gastroguru.ru
Пример меню на неделю
Удобнее составлять примерное меню на неделю, облегчая отслеживание количество употребляемых ингредиентов, сравнивая сбалансированность.
1 день:
- 1 прием пищи: манная каша на воде, чай, хлеб с маслом;
- перекус: салат из овощей, негазированная вода;
- 2 прием пищи: вермишелевый суп, запеченное мясо кролика с овощным гарниром, ягодный морс;
- 3 прием пищи: творожная запеканка, отвар подорожника;
- перед сном: стакан кефира.
2 день:
- 1 прием пищи: паровой омлет, негазированная минеральная вода;
- перекус: запеченное яблоко с медом, компот;
- 2 прием пищи: морковный суп-пюре с сухариками, пудинг из курицы, пюре из зеленого горошка, напиток из какао;
- 3 прием пищи: тефтели, пюре из тыквы, отвар зверобоя;
- перед сном: стакан сливок.
3 день:
- 1 прием пищи: сырники, компот из груши;
- перекус: стакан кефира с сухим печеньем;
- 2 прием пищи: кабачковый суп-пюре, паровые зразы из мяса говядины, гарнир из макарон, несладкий чай;
- 3 прием пищи: запеканка из рыбы, отвар шиповника;
- перед сном: стакан сливок.
4 день:
- 1 прием пищи: 2 яйца всмятку, напиток из какао;
- перекус: ягодный кисель с сухариками;
- 2 прием пищи: манный суп, отварное мясо кролика, пюре из моркови, чай;
- 3 прием пищи: пудинг из курицы, гарнир из гречневой каши, морс;
- перед сном: стакан кефира.
5 день:
- 1 прием пищи: рисовая каша на воде, чай;
- перекус: запеченное яблоко с медом;
- 2 прием пищи: куриный суп-пюре с сухариками, котлеты из рыбы на пару, гарнир из гречневой каши, компот;
- 3 прием пищи: овощное рагу, отвар подорожника;
- перед сном: стакан сливок.
6 день:
- 1 прием пищи: творог, несладкий чай, хлеб с маслом;
- перекус: творог со сметаной;
- 2 прием пищи: суп с фрикадельками, отварная рыба с гарниром из моркови, напиток из какао;
- 3 прием пищи: запеченная рыба, гарнир из макарон, овсяный кисель;
- перед сном: стакан кефира.
7 день:
- 1 прием пищи: гречневая каша на воде, кисель;
- перекус: стакан кефира, крекеры;
- 2 прием пищи: рисовый суп-пюре, тушеное мясо курицы с овощами, чай;
- 3 прием пищи: запеченный кабачок, отварное мясо говядины, отвар шиповника;
- перед сном: стакан сливок.
Меню можно дополнять продуктами, не обязательно строго следовать предложенному рациону.
Травяные отвары при панкреатите и гастрите
Еще издавна бабушки лечили родных, используя отвары на основе трав. При гастрите и панкреатите травяные отвары превосходно снимают воспаление, обладая заживляющими свойствами.
Принимать допустимо в отварах, и в чайном виде. Осторожно стоит относиться к готовым чаям, продающимся в аптеках. К примеру, в состав чая из ромашки входит корица, эту приправу при воспалительных процессах употреблять нельзя.
Рецептов приготовления отваров много, но отвары на спирту крайне противопоказаны. При выборе трав предпочтение стоит отдать следующим – подорожник, шиповник, зверобой, тысячелистник. Употреблять лучше в разведенном виде, нежели концентрированном.
Помните о непереносимости организма избранных растений, при первых появлениях тошноты, изжоги, рвоты – прекратить принимать отвар.
Ферменты
Для нормализации пищеварительного процесса полагается соблюдать диету, помогать справляться органам пищеварения с функциями при помощи ферментов. Нарушение пищеварения напрямую зависит от недостатка необходимых веществ. Следствием дефицита ферментов и становится панкреатит и гастрит.
Современные аптечные лекарства, назначаемые врачом, в полной мере позволяют восполнить необходимый дефицит энзимов. Перечень лекарств, представленный на рынке, широк.
Популярным лекарственным ферментом признан панкреатин. Он восстанавливает работу поджелудочной железы, улучшая функционирование желудочно-кишечного тракта и нормализуя пищеварительный процесс. Назначают приём чаще всего при погрешностях в питании, перед ультразвуковым исследованием или рентгенологическим, для нормализации обмена веществ.
Панкреатин входит в состав известных лекарственных препаратов – «Мезим», «Креон», «Фестал».
Не стоит заниматься самолечением! При появлении любых симптомов лучше обратиться за врачебной помощью, только врач назначит необходимые для конкретного случая лекарственные средства. Даже если кажется, что организму становится лучше, пищеварительный процесс нормализуется, но симптомы полностью не проходят – потребуется обращаться к доктору.
Диета при обострении заболевания
Естественно, при нарушении работы поджелудочной железы невозможно вылечить одной лишь диетой. Однако при течении столь неприятного заболевания, как панкреатит, очень важно предотвратить ухудшение ситуации.
При остром панкреатите желательно посетить больницу, но после врачебной помощи необходимо соблюдать строгую диету.
Начинается диета с трехдневного голодания. На протяжении этих дней можно пить 1-1,5 л теплой негазированной минеральной воды «Боржоми» строго по 200 мл за один раз, и максимум 400 мл отвара шиповника.
После голодания, которое должно продолжаться 3 дня, следует особая диета, придерживаться которой следует около недели, содержащая норму белка, минимум калорий и резко ограничивающая жиры и легкоусвояемые жиры.
Кроме того, из рациона полностью убираются продукты, в которых содержится грубая клетчатка и помогают работе пищеварительных желез.
Лучше всего пищу варить или тушить, жарить ни в коем случае нельзя. Еда должна быть жидкой или пюреобразной консистенции. Есть следует дробно.
Зачем нужна диета
Диета при гастрите и панкреатите направлена на снижение воспалительных процессов, максимально щадит органы пищеварения, блокирует болевые приступы и не дает развиваться болезням до стадии хронических.
Диета способствует нормализации работы желудочно-кишечного тракта, не разрешает поступать вредным веществам в организм, восстанавливает кислотно-щелочной баланс в слизистой желудка.
Осложнения, возможные при несоблюдении диеты
Питание при гастрите и панкреатите за короткий промежуток времени способно нормализовать пищеварительные процессы. Если допускать огрехи при диетотерапии, позволяя баловаться продуктами из запрещенного перечня, гастрит и панкреатит перейдут в стадию хронических либо вовсе в онкологию.
Несмотря на массовое распространение заболеваний среди населения, люди редко следят за рационом, пуская происходящее на самотек. Со стороны кажется, что гастрит и панкреатит безобидны. Помните, появление симптомов болезней сигнализирует, что нужно обратиться за врачебной помощью, на основании рекомендаций скорректировать меню.
Намного проще вести здоровый образ жизни и питаться правильно, чем пытаться вылечить запущенные болезни.
К чему приводит нарушения в работе поджелудочной железы
Поджелудочная железа в процессе пищеварения принимает активное участие. Следовательно, при нарушении ее функции происходят сбои в пищеварении.
При панкреатите неправильное питание и высокие нагрузки могут вызвать обострение болей, пропадание аппетита, тошноту и рвоту.
Поэтому люди, страдающие воспалением поджелудочной железы, нуждаются в особой диете, направленной на снижение желудочной секреции во время обострений хронического течения болезни, особенно при остром панкреатите, и на стабилизации болезни и не допущения развития осложнений при хроническом панкреатите.